Приступы учащенного сердцебиения указывают на опасный вид кардиальной патологии. Пароксизмальная наджелудочковая тахикардия является одним из частых вариантов суправентрикулярных аритмий, провоцирующих острые состояния с высоким риском осложнений. Своевременное обнаружение аритмических нарушений и правильная тактика терапии могут стать основным фактором профилактики синдрома внезапной смерти, обусловленного трепетанием и фибрилляцией предсердий.
Тахикардия суправентрикулярного происхождения
Типичный пароксизм наджелудочковой тахикардии имеет следующие характерные признаки:
- внезапное начало;
- резкое окончание;
- частота сердцебиения от 140 до 250 ударов в минуту;
- синхронное с предсердиями сокращение желудочков.
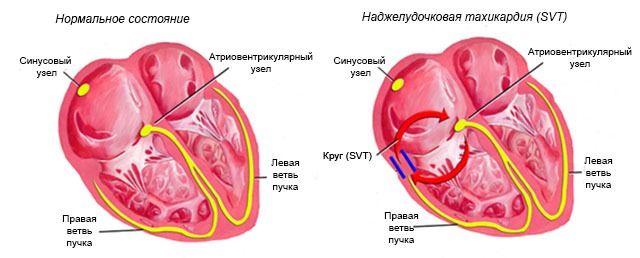
Пароксизмальная суправентрикулярная тахикардия является наиболее частым вариантом тахиаритмий (около 80%) и относится к потенциально опасным видам патологии, осложняющим заболевания сердца.
Вне зависимости от проявлений болезни, надо выполнить назначения кардиолога по обследованию и лечению даже при одиночном приступе расстройства ритма.
Основные причины патологии
Пароксизмальная предсердная тахикардия возникает на фоне следующих механизмов формирования аномального ритма сердца:
- повторный (реципрокный) вход импульса в один и тот же участок сердечной мышцы (re-entry);
- образование триггерного ритма при нарушении процессов реполяризации камер сердца;
- наличие эктопических очагов, влияющих на автоматизм сердечной деятельности.
К основным причинам наджелудочковой тахиаритмии относятся:
- врожденные аномалии сердца с дефектами в проводящей системе;
- нейроциркуляторная дистония в подростковом возрасте;
- травмы головы с нарушением церебральных функций;
- тяжелая кардиальная патология (стенокардия, инфаркт, кардиомиопатия);
- операции на сердце;
- артериальная гипертензия;
- гиперфункция щитовидной железы;
- заболевания внутренних органов (печень, почки, легкие);
- тяжело протекающий климакс;
- передозировка или отравление лекарственными средствами.
Большое значение для возникновения эпизода предсердной тахикардии имеют провоцирующие факторы:
- стрессовая ситуация;
- тяжело протекающая респираторная инфекция;
- неправильный прием лекарственных препаратов;
- нарушение диеты с резким снижением калия в крови;
- употребление крепких спиртных напитков;
- курение;
- нехватка кислорода (душное помещение).
Точное выявление причин пароксизма суправентрикулярной тахикардии поможет поставить диагноз и начать эффективную терапию болезни.
Варианты нарушения ритма
Все многообразие форм наджелудочковых тахикардий можно разделить на 2 основные группы:
- Приступообразные (пароксизмальные);
- Постоянные (непрерывно повторяющиеся).
В зависимости от места формирования очага патологического ритма выделяют следующие варианты тахиаритмии:
- синусовая (источник – синоатриальная зона);
- предсердная;
- атриовентрикулярная узловая тахикардия.
По патогенетическому признаку (механизм образования патологического импульса) возможны следующие виды:
- реципрокные;
- триггерные;
- эктопические.
Различные сочетания разных вариантов тахиаритмии, особенно на фоне кардиальной патологии, ухудшают состояние человека и создают реальную угрозу для жизни. Прогностически значительно хуже, если при заболевании сердца обнаружена синоатриальная или предсердная тахикардия на ЭКГ: высокий риск опасных осложнений требует применения эффективных лечебных мероприятий.
Пароксизм: проявления приступа
Симптомы наджелудочковой тахикардии – это практически всегда типичный пароксизм (сильно выраженное учащение сердцебиения с четко определяемым началом и концом приступа), вызванный провоцирующими факторами. Повышение частоты пульса до 140-200 ударов в минуту приводит к следующим проявлениям:
- боль за грудиной или в левой части груди давящего характера;
- одышка или ощущение нехватки воздуха;
- головокружение с предобморочным состоянием, вызванное резким снижением сосудистого давления;
- нарастающий панический страх;
- бледность и выраженное потоотделение;
- обильное мочеиспускание (обычно в конце приступа).
Длительность приступа может варьироваться от нескольких секунд до часов и дней, поэтому необходимо максимально быстро обращаться за медицинской помощью, чтобы предотвратить опасные осложнения. Пароксизм может быть первым проявлением инфаркта миокарда, а узловая пароксизмальная тахикардия с затяжным течением может привести к формированию сердечной недостаточности с отеками, акроцианозом и сильной одышкой.
Вне зависимости от последствий приступа в каждом конкретном случае, даже после единичного и короткого пароксизма, надо выполнить полный объем обследования с точным определением диагноза.
Принципы диагностики
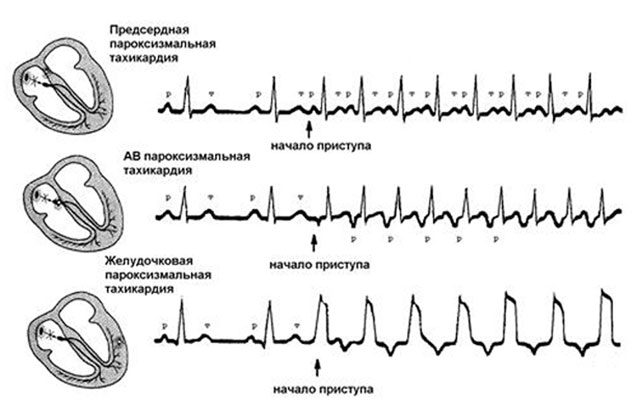
Основа обследования – оценка электрокардиограммы, выполненной в момент приступа. Наджелудочковая тахикардия на ЭКГ проявляется следующими признаками:
- правильный учащенный ритм;
- деформация или исчезновение зубца P;
- укорочение интервала R-R;
- узкие или широкие комплексы QRS.
Пароксизмальная АВ-узловая реципрокная тахикардия проявляется на кардиограмме отсутствующим зубцом P, который сливается с предыдущим желудочковым комплексом QRS.
Для подтверждения диагноза и выявления причин патологического ритма необходимо провести полное обследование в условиях кардиологического стационара. К обязательным методам исследований относятся:
- общеклиническое лабораторное обследование;
- длительное ЭКГ-мониторирование;
- электрофизиологические методы обследования;
- УЗИ сердца и крупных сосудов.
Большое значение для выбора метода лечения и прогноза заболевания имеет качественная оценка сердечно-сосудистой системы: от выраженности нарушений гемодинамики зависит риск осложнений и возникновение смертельно опасных ситуаций при любом эпизоде предсердной или атриовентрикулярной пароксизмальной тахикардии.
Тактика терапии
 Принципы лечения любой формы суправентрикулярной тахикардии определяются первичностью пароксизма и выявленным диагнозом. Первая помощь оказывается врачом бригады скорой помощи, а полное обследование и подбор медикаментозной терапии следует проводить в кардиологическом отделении больницы.
Принципы лечения любой формы суправентрикулярной тахикардии определяются первичностью пароксизма и выявленным диагнозом. Первая помощь оказывается врачом бригады скорой помощи, а полное обследование и подбор медикаментозной терапии следует проводить в кардиологическом отделении больницы.
Неотложная помощь
Объем первой помощи на фоне пароксизмальной наджелудочковой тахикардии и лечение нарушения ритма зависит от стабильности общего состояния и выраженности изменения сознания. При отсутствии падения артериального давления и ясном сознании у человека с приступом частого сердцебиения следует использовать вагусные мероприятия:
- метод Вальсальвы (натуживание на фоне глубокого вдоха);
- попытка вызвать рвоту с помощью давления на корень языка;
- вызов кашлевого рефлекса;
- проглатывание сухой хлебной корочки;
- опускание лица в холодную воду.
Массаж синокаротидной зоны желательно не применять у пожилых людей, когда имеется риск нарушения мозгового кровообращения, а надавливание на глазные яблоки может стать причиной повреждения сетчатки с нарушением зрения.
Возникновение положительного эффекта от любой вагусной пробы указывает на суправентрикулярный тип нарушения ритма: при желудочковой тахикардии частота сердцебиения не снижается.
При нестабильном состоянии кровотока на первом этапе оказания медицинской помощи врач будет использовать электроимпульсные методы воздействия. Основными показаниями для применения методики являются:
- обморок;
- низкое артериальное давление;
- сильная боль в груди;
- нарастающие симптомы сердечной недостаточности.
Даже невысокий по силе электроимпульсный разряд может обеспечить окончание приступа.
Медикаментозное лечение
 Подбор эффективной терапии и конкретных лекарственных средств основывается на показаниях электрокардиограммы. Крайне нежелательно использовать некоторые антиаритмические препараты при обнаружении на ЭКГ широких комплексов QRS, когда АВ-узловая тахикардия может стать основой для трепетания предсердий. При узких комплексах QRS выбор лекарственных средств шире, а риск осложнений ниже.
Подбор эффективной терапии и конкретных лекарственных средств основывается на показаниях электрокардиограммы. Крайне нежелательно использовать некоторые антиаритмические препараты при обнаружении на ЭКГ широких комплексов QRS, когда АВ-узловая тахикардия может стать основой для трепетания предсердий. При узких комплексах QRS выбор лекарственных средств шире, а риск осложнений ниже.
Врач-кардиолог будет индивидуально подбирать препараты, оценивая все симптомы, диагностические критерии, показания и противопоказания для лечения конкретной формы тахиаритмии.
Большое значение для предотвращения пароксизмов имеет строгое следование советам специалиста по изменению образа жизни, отказу от вредных привычек и коррекции рациона питания.
Возможные исходы приступа
Пароксизмальная наджелудочковая тахикардия, как один из частых вариантов аритмии, требует серьезного отношения к лечению и профилактике: при соблюдении всех рекомендаций врача риск ухудшения или прогрессирования болезни невысок. Однако даже единичный короткий приступ без обследования и терапии может стать основой для будущих опасных ситуаций, из которых наиболее значимы следующие состояния:
- инфаркт миокарда;
- кардиомиопатия;
- желудочковая тахикардия;
- трепетание и мерцание предсердий;
- фибрилляция желудочков;
- внезапная остановка сердца.
Чтобы предотвратить смертельно опасные ситуации и снизить риск кардиальной патологии, возникшей на фоне нарушения ритма сердца, надо строго выполнять назначения врача. Прогноз при суправентрикулярных видах тахиаритмии благоприятен, но при своевременном обращении к специалисту и проведении лечебно-профилактических мероприятий в полном объеме.