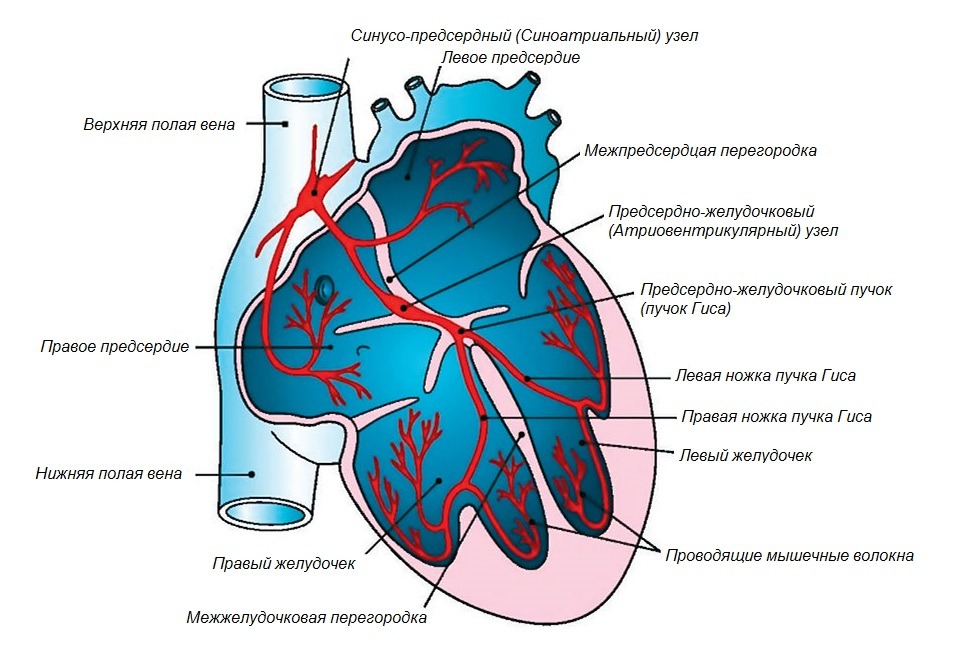
Проводящая система сердца обеспечивает синхронную работу сердечной мышцы, создавая условия для бесперебойной и эффективной подачи крови в сосудистую систему организма. Аритмия и блокада сердца нарушают слаженность и автоматизм проведения импульса, формируя патологические состояния, угрожающие здоровью и жизни человека. Большое прогностическое значение имеет уровень и степень поражения проводящей системы: полная синоатриальная блокада или атриовентрикулярная блокада 3 степени могут стать причиной внезапной смерти, а блокада ножек пучка Гиса крайне редко приводит к серьезным проблемам со здоровьем. В любом случае надо диагностировать блокады сердца на ЭКГ и проводить эффективную терапию, чтобы не создавать условий для опасных осложнений.
Варианты патологии проведения импульса
Любая сердечная блокада – это замедление или нарушение проведения электрофизиологического импульса на каком-либо отрезке проводящей системы.
Классификация разделяет патологию в зависимости от локализации:
- синоатриальная блокада (блок импульса между синусовым узлом и предсердием);
- внутрипредсердная блокада (нарушение проводимости между предсердиями);
- атриовентрикулярная блокада (предсердно-желудочковая);
- внутрижелудочковая блокада (двухстороннее поражение, блокада ножек пучка Гиса справа или слева).
В зависимости от степени блокирования сердечных импульсов выделяют:
- блокада 1 степени (замедление проведения);
- 2 степень (частичное нарушение — неполная блокада)
- полная блокада сердца (3 степень — прекращение проведения импульсов).
Генерирование импульсов, обеспечивающих синхронную работу сердца, начинается с синусового узла, который является водителем ритма. Вне зависимости от причин при кратковременном или постоянном блоке проведения на любом отрезке проводящей системы возникает высокий риск остановки сердца, обусловленный нарушением коронарного и церебрального кровотока.
Причинные факторы патологии
Для возникновения любого вида блока проводимости имеются причины, к которым относятся следующие болезни и состояния:
- острая или хроническая ишемия сердца;
- артериальная гипертензия;
- пороки сердца;
- миокардит любой этиологии;
- кардиомиопатия;
- наследственно обусловленные изменения в проводящей системе;
- эндокринная патология (болезни щитовидной железы, надпочечников);
- нейровегетативные дисфункции;
- болезни внутренних органов;
- обменные нарушения (недостаток калия и магния, изменения кислотно-щелочного равновесия);
- токсическое или лекарственное влияние;
- травматические повреждения.
Наиболее опасные варианты патологии (синоатриальная блокада, внутрипредсердная блокада, атриовентрикулярная блокада) возникают после инфаркта миокарда и воспалительных процессов миокарда. Более благоприятный вид (блокада ножек пучка Гиса) может быть у здоровых людей, но внутрижелудочковая блокада с поражением всех отделов пучка Гиса (бифасцикулярная блокада), возникшая на фоне инфаркта, может стать основной причиной остановки сердца.
Симптоматика заболевания
Для блокады сердца типичны симптомы, характерные для подавляющего большинства кардиальных заболеваний:

- слабость, быстрая утомляемость, снижение работоспособности;
- проблемы с памятью и вниманием;
- одышка при минимальной нагрузке;
- периодически возникающие боли в области сердца;
- склонность к отекам;
- головные боли;
- головокружение и склонность к обморочным состояниям.
Синоатриальная блокада обычно проявляется стандартной симптоматикой при 2-3 степени нарушения проведения. Остальные варианты (блокада желудочков сердца, межпредсердная блокада, атриовентрикулярная блокада) приводят к серьезным нарушения кровообращения при выраженной степени нарушенной проводимости. Чтобы не допустить опасных для жизни ситуаций, необходимо максимально рано выявить патологию проводящей системы и начать лечение кардиальной патологии.
Диагностика патологии проводящей системы
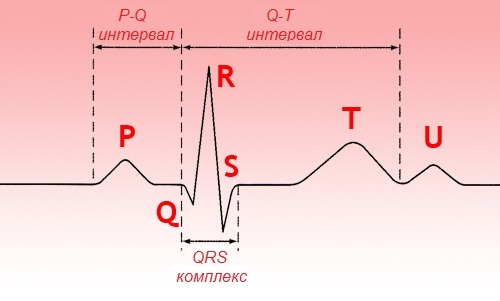
Основным и наиболее быстрым способом диагностировать проблему в сердце можно с помощью метода электрокардиографии. Синоатриальная блокада на ЭКГ определяется по типичному выпадению комплексов PQRST и укорочению интервалов P-P. Внутрипредсердная блокада проявляется только по ЭКГ, когда происходит раздвоение или расщепление зубцов P-P. Атриовентрикулярная блокада характеризуется:
- нарастающее увеличение интервала P-Q;
- выпадение комплексов QRS;
- возникают многообразные нарушение взаимосвязи зубца P и комплекса QRS.
Для блокирования внутрижелудочковых импульсов ниже разветвления (бифуркации) ножек пучка Гиса типичны минимальные изменения на ЭКГ, но при вовлечении в патологический процесс бифуркации высок риск полного блока. Электрокардиограмма поможет выявить все основные виды кардиальной патологии, поэтому метод применяется на первом этапе обследования. Кроме этого, врач направит на следующие дополнительные исследования:
- общеклинические анализы крови и мочи;
- эхокардиография;
- нагрузочные пробы;
- холтеровское мониторирование;
- ангиография;
- томография (МРТ или КТ).
Обязательным является консультативная помощь специалистов (эндокринолога, терапевта, невропатолога), особенно при наличии сопутствующей патологии. Выбор метода лечения нарушенной проводимости требует комплексного подхода к терапии.
Лечебная тактика
Специальная терапия не требуется при блокаде первой степени любого кардиального отдела, однако, учитывая последствия любого блока импульсов, обнаружение начальных признаков нарушения проводимости требует наблюдения и проведения профилактических мероприятий. Особенно это важно, если первые признаки заболевания выявлены у ребенка.
Основными принципами лечебной тактики при блокадах являются:
- обязательное лечебное воздействие на причинный фактор (противовоспалительная терапия миокардита, эффективное лечение инфаркта миокарда);
- коррекция нарушений кровообращения;
- выявление и лечение сопутствующей нейроэндокринной патологии;
- коррекция пищевого поведения с увеличением в рационе витаминов и микроэлементов;
- медикаментозная терапия;
- своевременное выявление показаний для оперативного вмешательства и применения кардиостимулятора.
Лекарственная терапия предполагает использование сердечных препаратов, которые не будут оказывать негативного влияния на проведение импульсов. Оптимально применять лекарства, учащающие ритм сердца, и препараты для улучшения метаболизма сердечной мышцы.
При отсутствии эффекта от консервативных методов врач предложит оперативное лечение. Показаниями к имплантации кардиостимулятора являются:
- синоаурикулярный блок 2-3 степени;
- АВ блокада 2-3 степени;
- критическое урежение частоты сердечных сокращений (брадикардия менее 40 ударов в минуту);
- признаки нарушения кровообращения в области сердца и мозговых сосудов;
- появление приступов потери сознания;
- полная блокада левого желудочка сердца;
- развитие сердечной недостаточности.
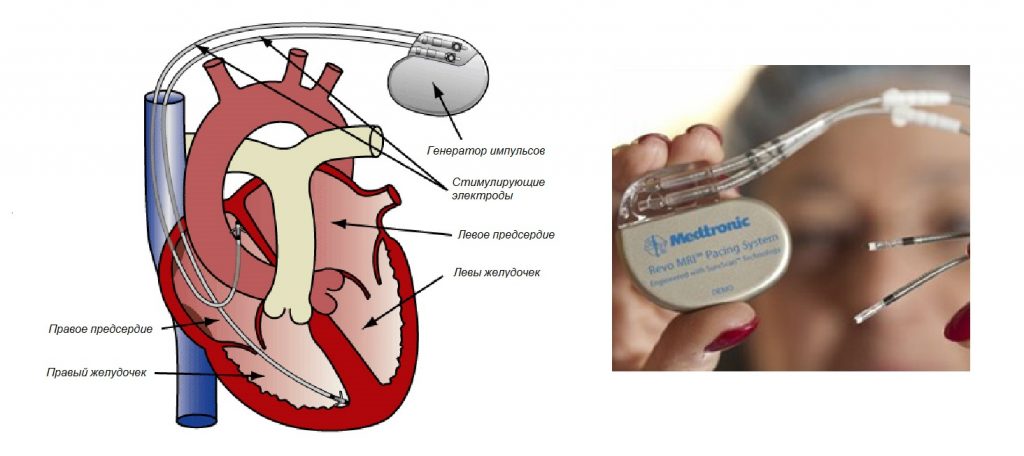
Зачастую только с помощью электрокардиостимулятора можно улучшить качество жизни больного человека и предотвратить внезапную остановку сердца.
Возможные осложнения
При обнаружении блокирования передачи импульсов в проводящей системе сердца следует опасаться следующих осложнений:
- ухудшение проводимости с прогрессированием степени тяжести;
- нарушение кардиального кровотока с развитием острой сердечной недостаточности;
- нарушение церебрального кровообращения с частыми эпизодами потери сознания;
- инфаркт миокарда;
- инсульт;
- хроническая сердечная недостаточность;
- тромбоэмболия;
- фибрилляция и асистолия желудочков;
- внезапная остановка сердца.
Надо знать, чем опасна патология с нарушением проводимости, чтобы своевременно и в полном объеме выполнять рекомендации специалиста по обследованию и лечению кардиальных болезней. Особенно важным для профилактики смертельно опасных осложнений является постоянное диспансерное наблюдение и проведение курсовой терапии.
Наблюдение и прогноз
Дети с любыми вариантами нарушений ритма и проводимости сердца состоят на диспансерном учете в поликлинике весь период детства (до 18 лет). Кратность осмотров – не реже 2 раз в год с обязательным комплексом обследования, включающего ЭКГ, УЗИ, анализы и консультации специалистов. Чаще всего, если нет порока сердца, любой вид аритмии у ребенка является функциональным нарушением, которое не оказывает выраженного негативного влияния на жизнедеятельность организма и не требует строгого ограничения физических нагрузок.
У взрослых, перенесших инфаркт или миокардит, прогноз значительно хуже: воспаление или постинфарктный кардиосклероз могут существенно ухудшить ритм и проводимость в сердце. Длительное наблюдение, курсы медикаментозной терапии и регулярный ЭКГ-контроль помогут предотвратить прогрессирование заболевания, рецидив инфаркта миокарда и снизит риск внезапной смерти.




Очень сложное заболевание на первый взгляд, но прочитав статью стало понятно. У моей мамы обнаружили СА блокаду 1-ой степени и теперь будем выполнять профилактику и контролировать дальнейшее развитие.