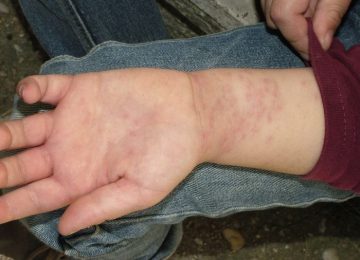
В медицине заболевание под названием геморрагический васкулит имеет и синонимы — аллергическая или ревматическая пурпура, Шёнлейна-Ге́ноха болезнь, ангиит. Характеризуется патология резким воспалением мелких и средних сосудов. В результате острого состояния в микрокапиллярах образуются тромбы.
Впоследствии это выливается в воспалительные процессы на коже или во внутренних органах. Чаще страдают кишечник и почки. Код болезни по МКБ-10 — D69.0. Как проявляет себя патология и как можно вылечиться от нее, разбираем ниже.
Причины геморрагического васкулита
Ученые считают, что толчком к развитию аутоимунного состояния приводит резкая аллергическая реакция в организме пациента. Та, в свою очередь, возникает по одной из таких причин:
- Вакцинация;
- Перенесенные недавно стафилококковые инфекции, гепатиты А и В, корь, тиф;
- Резкий и длительный перегрев/переохлаждение;
- Длительный прием препаратов группы ампициллиновые, пенициллиновые и подобные;
- Укусы редких насекомых;
- Аллергия на пищевые компоненты;
- Резкий нервный стресс.
Важно: геморрагический васкулит (иногда его ошибочно называют геморроидальным васкулитом) негативно влияет на течение беременности и таких хронических патологий как онкология, цирроз печени, нефропатия диабетическая.
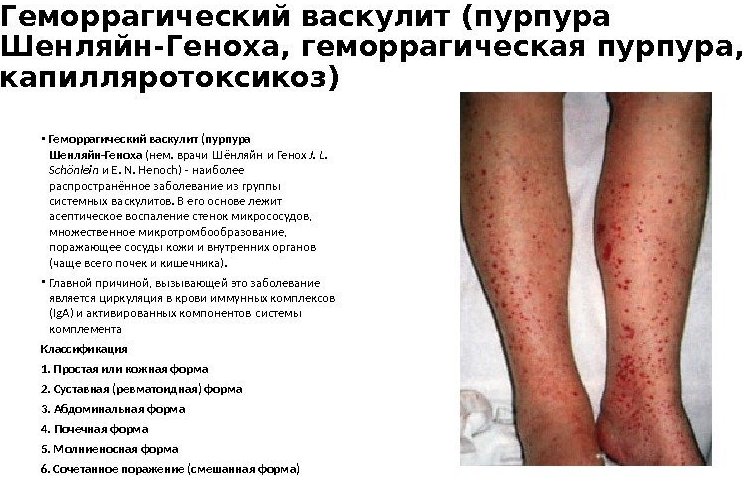
Классификация ангиита
Медики классифицируют заболевание по нескольким основным критериям. Так, по течению патологии различают следующие виды болезни:
- Хроническая, периодически рецидивирующая.
- Молниеносная (обычно развивается у деток от рождения до 5 лет);
- Острая. Длится до 1 месяца;
- Подострая. Длится до 3 месяцев.
- Затяжная. Эта форма заболевания длится до полугода, а затем идет на спад.
Выделяют виды ангиита и по его форме в зависимости от проявления клинической картины:
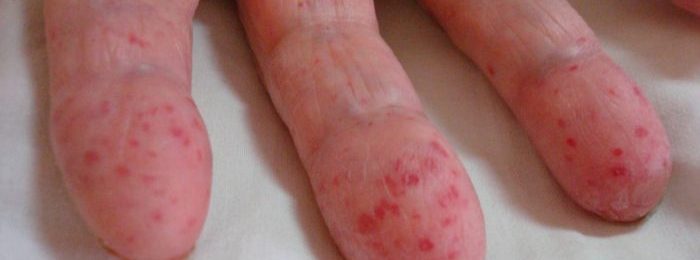
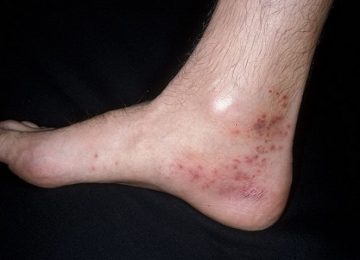
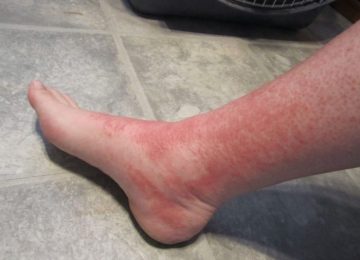
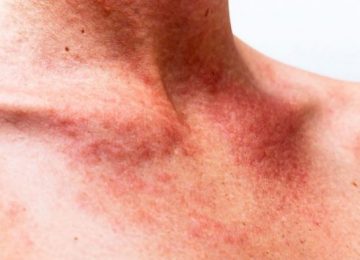
- Кожная. У больного отмечаются высыпания по типу бледной аллергической крапивницы.
- Суставная. Отмечается болезненность и отечность в суставах. Чаще первые две разновидности объединяются в кожно-суставную форму. Причем сыпь может быть как простой, так и переходящей позднее в состояние некроза на коже. Высыпания не заразны.
- Почечная. У пациента отмечается воспаление клубочков почек и как следствие гломерулонефрит.
- Абдоминальная. Воспаление локализуется в кишечнике или других органах ЖКТ.
- Смешанная. Здесь могут объединяться два и более типов/форм заболеваний, что ухудшает общее состояние пациента и затрудняет лечение. Но все же избавиться от патологического процесса можно.
Так же существует классификационное деление васкулита геморрагического в зависимости от степени его активности. Выделяют такие:
- Первая степень. Характерны несущественные проявления патологии.
- Вторая степень. У пациента (взрослого или ребёнка) проявляется состояние средней тяжести. Температура умеренно повышенная. Сыпь — умеренно интенсивная.
- Третья степень. У больного определяют тяжелое состояние, с явно и критически выраженными симптомами.
Признаки проявления ангиита
Медики уверяют, что геморрагический васкулит — в большинстве случаев состояние доброкачественное. Заразиться им невозможно (он не передается). Инвалидность пациенту не грозит, если не выявлено внутренних кровотечений в результате повреждения сосудов. Как правило, серьезных осложнений не случается, и заболевание проходит на фоне грамотного лечения уже через 2-3 недели. Ведь именно геморрагический васкулит считается самым безобидным, поскольку видно его сразу.
Симптоматика патологии проявляется по-разному, в зависимости от формы ангиита:
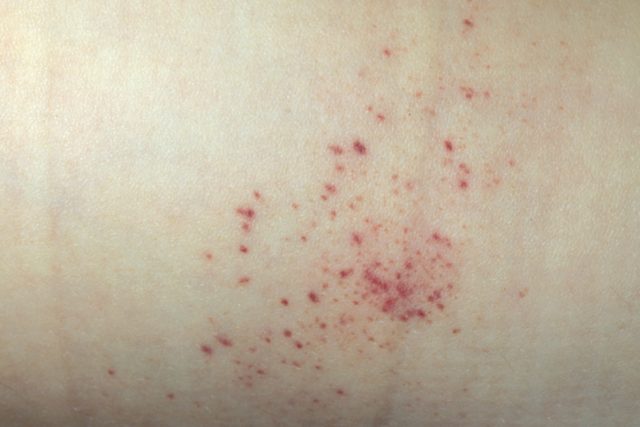
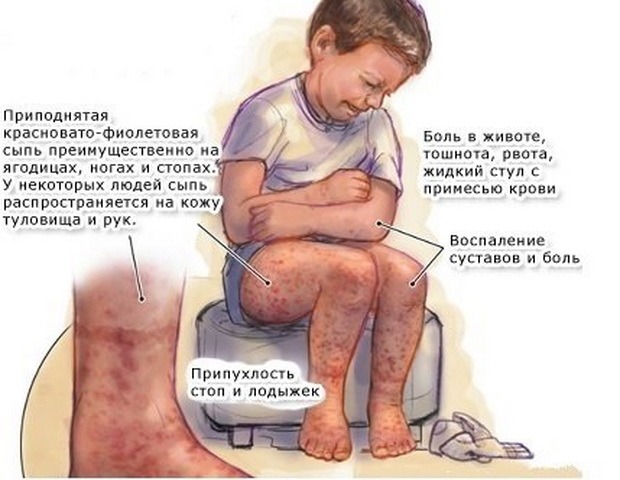
- Кожная (простая). У пациента формируется сыпь по телу. Как правило, в районе бедер и голеней. На начальных стадиях сыпь не очень видна глазу, но уплотнения явно ощущаются при пальпации. А в результате надавливания в этом месте образуются микроскопические кровоподтеки. Уже через несколько дней при благоприятном течении сыпь уменьшается в размерах, оставляя после себя лишь пигментацию коричневатого оттенка.
- Суставный синдром. Чаще отмечается у взрослых пациентов и при этом соседствует с кожной формой патологии. Чаще локализуется болезнь в нижних суставах ног. Реже — в локтевых суставах или лучезапястных. При суставном синдроме у больного отмечается боль в суставах и припухлость в этих местах. Возможна слабость мышц в болезных зонах плюс высыпания.
- Почечная. Встречается в 15-50% случаев. Как правило, является следствием других форм ангиита. Но в редких случаях является и первичным. Здесь страдают почки (почечные клубочки), что проявляется примесью крови в моче. Моча напоминает на вид мясные помои.
- Абдоминальная. Тут страдают сосуды кишечника. Поэтому пациент ощущает схваткообразные боли в животе. Иногда отчетливо видна кровь в стуле. Характерны для абдоминальной формы рвота, тошнота, желудочное умеренное кровотечение. В запущенных случаях не исключена перфорация стенок кишечника и даже перитонит.
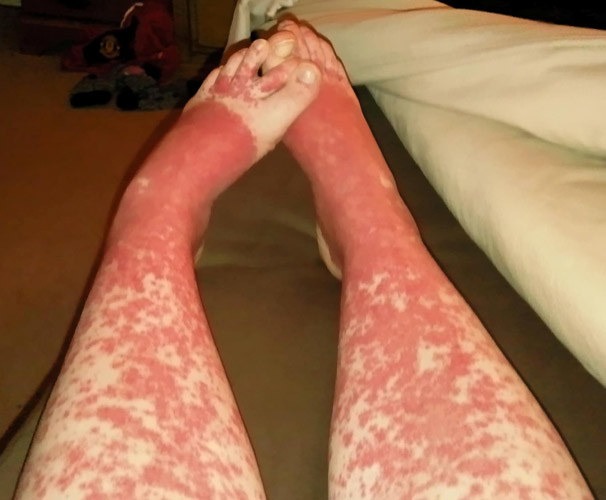
- Молниеносная. Эта форма самая опасная и чаще встречается у младенцев в первые два года жизни. Толчок к развитию ангиита — в основном перенесенная инфекция. У малыша проявляется некротический торомбоваскулит с обширными последующими кровоизлияниями. Высыпания имеют характер сливной. При этом кожа приобретает синюшный оттенок. При молниеносном течении болезни у ребенка может случиться шок или кома.
- Смешанная форма. Сочетает в себе два и более видов заболевания.
Важно: в очень редких случаях у пациента выявляют легочную, сердечную и невротическую форму болезни, а также поражение мошонки.
Особенности течения и симптоматики ангиита у пациентов разного возраста
При наличии характерных признаков болезни у малышей и взрослых она протекает несколько по-разному. Так, у маленького пациента чаще проявляются такие симптомы заболевания:
- Острое начало васкулита с обязательной лихорадкой;
- Склонность к рецидивам;
- Вовлечение почек в воспалительный процесс еще на начальной стадии болезни;
- Отечность ограниченная;
- Чаще формируется абдоминальный синдром.
Для взрослых пациентов более характерно такое течение васкулита:
- Стертые признаки заболевания и мягкое его начало;
- Вовлечение почек в процесс приводит к хронической недостаточности мочвыделительных органов;
- При абдоминальном синдроме у взрослого отсутствуют тошнота и рвота.
Диагностика
Диагностические мероприятия при выявлении геморрагического васкулита — это лабораторные исследования крови (общие/на свертываемость/ИФА) и мочи. У больного выявляют повышенную концентрацию СОЭ и белка. При иммуноферментном анализе крови явно просматривается высокая концентрация IgA антител.
В остальном точно диагностировать «геморрагический васкулит» можно при наличии таких четырех признаков:
- Возраст пациента до 20 лет.
- Явная пурпура, легко прощупываемая на коже. Причем кожные признаки никак не связаны с тромбоцитопенией.
Для справки: тромбоцитопения – это патологическая недостаточность тромбоцитов в организме. В результате патологии происходят множественные внутренние кровоизлияния и сильная кровоточивость.
- Болезненность в области живота. Особенно усиливающаяся после приема любой пищи. Наличие кровотечения, просматриваемого в кале.
- Гранулоциты, обнаруженные при биопсии.
Важно: если у больного проявляются два и более признаков, врач с вероятностью 88% ставит диагноз «геморрагический васкулит».
Дифференциальная диагностика
В связи с тем, что признаки ангиита очень схожи с иными заболеваниями, следует дифференцировать патологию с другими состояниями. Поэтому при обследовании пациента прибегают к консультациям таких специалистов:
- Кардиолог (важно исключить эндокардит);
- Дерматолог (нужно исключить такие патологии как крапивница, иные аллергические высыпания, экзантема);
- Гастроэнтеролог (проверка на болезнь Крона);
- Ревматолог (возможны артралгия, узелковый периартериит, системная красная волчанка);
- Инфекционист и невропатолог (менингококцемия).
Лечение геморрагического ангиита
Лечебная тактика подбирается для каждого пациента индивидуально в зависимости от таких критериев:
- Фаза заболевания (дебют, срединная, рецидив, осложненная, ремиссия);
- Форма патологии;
- Степень тяжести ангиита;
- Характер течения заболевания;
- Возраст пациента и наличие у него иных хронических состояний.
Исходя из этого, подбирают виды и дозы препаратов.
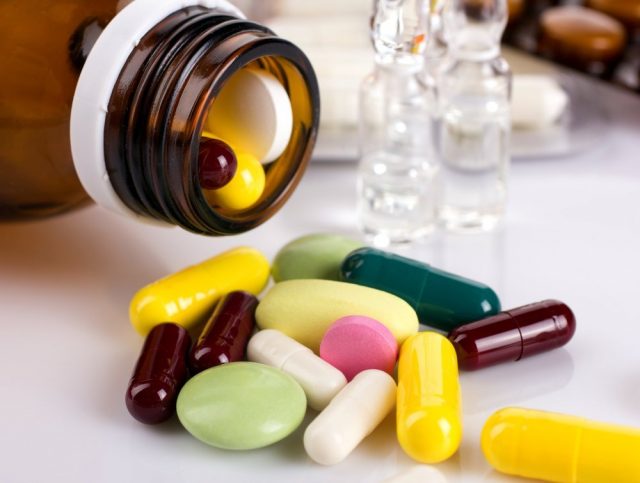
В целом тактика лечения — это в первую очередь постельный режим и диетическое питание. Из рациона убирают все продукты с красителями, красные ягоды, овощи и фрукты, кофе, шоколад, алкоголь, копчености и маринады. Важно включать в меню как можно больше гипоаллергенных продуктов. Диета поддерживается в период всего лечения и на протяжении полугода после выздоровления. Особенно детям.
В качестве лекарственных средств используют такие препараты:
- Дезагреганты. Препятствуют торомбообразованию. Чаще это гепарин, никотиновая кислота.
- Антигистаминные средства сначала внутривенно, а после облегчения состояния — перорально.
- Антибиотики в случае примешивания вторичной инфекции.
- Глюкокортикоиды. Назначаются в очень тяжелых случаях вместе с процедурами аппаратной очистки крови.
- Цитостатики. Их врач назначает в исключительных случаях.
Важно: никакие народные способы лечения не помогут предотвратить или тем более утихомирить васкулит. Наоборот, возможна еще более сильная аллергическая реакция. Поэтому не стоит заниматься народной терапией. При первых же подозрительных признаках сразу обратитесь к семейному врачу. Использование трав и других народных средств допустимо лишь на стадии затяжной ремиссии и то только с разрешения лечащего доктора.
Дети после выздоровления должны находиться на диспансерном учете еще 5 лет. Взрослые — 2 года. В первые шесть месяцев от выздоровления пациент обязан посещать врача раз в месяц. Затем — раз в квартал и потом — раз в полгода. Каждый визит сопровождается анализами крови, мочи и кала.
Прогноз и возможные осложнения
В большинстве случаев болезное состояние отступает под натиском правильной терапии и не дает серьезных последствий для организма. Большая половина пациентов полностью выздоравливает. В некоторых случаях сохраняется рецидивирующий васкулит. Причем частота рецидивов варьируется от одного раза в месяц до одного случая в несколько лет.
Работа почек чаще сохраняется полностью. Мочевыделительные органы сдают свои позиции лишь при стремительном течении заболевания или сложных смешанных его формах. Также после перенесенных смешанных формах васкулита возможен инсульт, миокардит.
Профилактика васкулита
Чтобы избежать повторения заболевания или не допустить дебюта патологии, следует придерживаться таких рекомендаций:
- Своевременная санация очагов любой хронической инфекции;
- Прием препаратов только по назначению и под контролем врача;
- Грамотное и своевременное лечение любых заболеваний, связанных с инфекциями;
- Контроль над хроническими состояниями;
- Избегание вакцинации при наличии противопоказаний;
- Постоянная гипоаллергенная диета;
- Избегание резких перегревов и переохлаждений.
Помните, организм всегда легче и проще защитить от напасти, чем потом длительно лечиться в условиях стационара. Поэтому относитесь к своему здоровью бережно и доверяйте своему семейному врачу.