Почти каждую вторую минуту в России случается один инсульт головного мозга. По этой причине инвалидами остаются около 400 тысяч человек. Переживший апоплексию человек требует специального ухода в период реабилитации. Это повышает его шансы на возвращение к относительно привычной жизни. Однако все ли справляются с этим?
Что это такое?
Инсульт — внезапное нарушение микроциркуляции крови в мозгу. Происходит, как правило, или из-за разрыва артерии, ее спазма или из-за ее закупорки оторвавшимся тромбом. Во всех случаях участок мозга, получавший питание от этого сосуда, серьезно страдает. Нейроны (клетки мозга) испытывают острый дефицит кислорода, глюкозы и иных питательных веществ. Умирать нейроны начинают уже через 15–20 минут от начала приступа. И чем большее их количество погибнет, тем серьезнее будут неврологические расстройства у пациента. Вплоть до полной парализации, комы и даже летального исхода. Код болезни в МКБ-10 — I60–I69.
Виды
Все инсульты медики делят на два вида. Исходя из разновидности апоплексии специалисты назначают адекватное лечение больному при поступлении в стационар неврологической больницы.
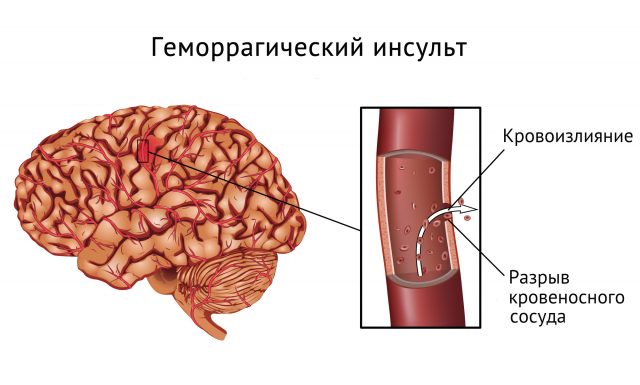
Геморрагический
При геморрагическом инсульте происходит кровоизлияние в мозг в результате разрыва одной из артерий сосудистой системы в голове. Кровь изливается либо в ткани мозга (паренхиму) либо в субарахноидальное пространство (полость между мозговой оболочкой и паутинной). Второй вариант более благоприятен для пациента. Кровь, изливающаяся в ткани мозга, сильно сдавливает их. В результате этого также происходит гибель нейронов. Кроме того, кровоизлияние, в зависимости от его объема, формирует гематому. Это дополнительно провоцирует отек мозга пациента, что дополнительно усугубляет тяжесть состояния пациента.
Возникновение такого типа апоплексии происходит по следующим причинам:
- травма черепа (ЧМТ);
- артериальная гипертензия и гипертонический криз;
- разрыв аневризмы аорты.
Клиническая картина и первые признаки инсульта начинаются внезапно. Больной испытывает сильную резкую боль. Часто теряет сознание. У него отмечаются деформация мышц лица (перекос в одну сторону), косоглазие, патологическое расширение зрачка со стороны пострадавшего полушария мозга. Проявляется слабость мышц с одной из сторон тела, которая является противоположной стороне кровоизлияния. Дыхание становится прерывистым. Такому больному нужна срочная неотложная помощь и дальнейшая реанимация.
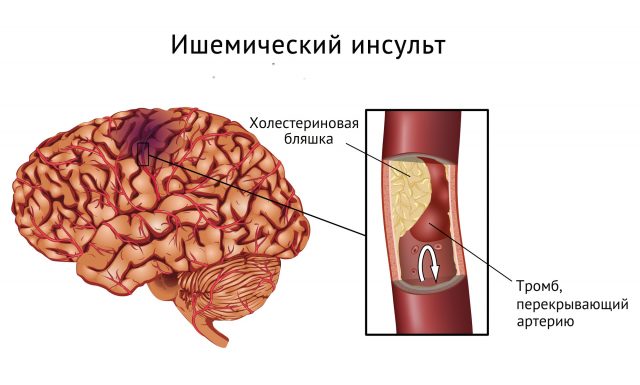
Ишемический
Ишемическим называют инсульт, при котором происходит закупорка артерии или ее спазм. В большинстве случаев просвет сосуда закрывается гуляющим с кровотоком эмболом или разрастающейся атеросклеротической бляшкой. При ишемическом приступе также страдают нейроны головного мозга, но симптоматика болезни может проявляться менее выраженно. Хотя последствия для больного столь же опасны, как и при геморрагической апоплексии. Причины инсульта ишемического:
- курение и алкоголизм;
- хронические болезни сердца;
- атеросклероз;
- гипертония и склонность к скачкам давления;
- вегетососудистая дистония;
- варикоз вен ног;
- тромбофлебит;
- наличие сердечных протезов (клапан, электростимулятор и др.);
- возраст пациента старше 65 лет.
Важно: чаще всего ишемический инсульт диагностируют именно у пожилых людей, в то время как геморрагический удар настигает более молодых пациентов. Симптомы ишемического удара у молодых менее выражены, чем у людей в возрасте.
Классификация
Классификация ударов подразумевает их деление по зоне локализации патологического очага в мозгу (геморрагии или ишемии). Медики выделяют несколько основных видов инсультов.
Правого и левого полушария
Мозг человека состоит из двух полушарий — правого и левого. Каждое из них контролирует работу определенных систем в организме человека. Поэтому если случается инсульт одного из полушарий, страдают определенные физиологические способности человека. Медики называют такие инсульты правосторонним или левосторонним в зависимости от стороны локализации патологии сосудов в мозгу.
При этом стоит знать, что правое полушарие мозга отвечает за эмоциональную и творческую составляющую, воспроизведение полученной ранее информации, фантазию и мечтательность. На долю левого полушария приходится контроль над речью и логикой, анализом получаемых данных, умением писать, читать, считать.
Мозжечка
Такая разновидность апоплексии подразумевает серьезные изменения в работе мозга по причине нарушенного кровообращения в мозжечковом отделе. Патология считается очень серьезной для пациента. После инсульта больного может не только полностью парализовать. Не исключена даже летальность. А все обусловлено функциями, которые выполняет мозжечок:
- регулирует работу зрения;
- отвечает за координацию движений и ориентацию в пространстве;
- обеспечивает нормальную работу вестибулярного аппарата.
Важно: мозжечковый инсульт встречается редко. Всего 10 % от всех случаев. Но если у больного страдают несколько отделов мозга, то это уже обширный удар.
Спинного мозга
Этот вид патологии встречается реже остальных. Всего регистрируют 1–2 % случаев инсульта спинного мозга. Но пациентами становятся в основном молодые люди 35–50 лет. Главная причина спинномозгового инсульта кроется в нарушении кровоснабжения. Так, кровь к спинному мозгу поступает по трем главным артериям — одной передней и двум задним. И если в одной из них происходит закупорка или разрыв аневризмы, это и есть спинномозговой инсульт. Причины патологии:
- грыжа позвоночных дисков или протрузия;
- аневризма аорты;
- новообразования, которые давят на сосуды;
- атеросклероз;
- болезни крови;
- варикоз вен спинного мозга;
- мальформация сосудистая;
- вертебральный остеохондроз;
- врожденные или приобретенные дефекты строения позвоночника.
Исходом такого удара может стать инвалидность и даже смерть.
Микроинсульт
Микроинсульт как официальный медицинский термин отсутствует в практике специалистов. Однако под такой патологией подразумевают тот же инсульт, что описан выше. При микроинсульте страдает меньшая зона мозга (мелкие кровеносные сосуды), а последствия могут даже не проявиться или являются минимальными. Если вовремя распознать микроинсульт, можно предотвратить повторный полноценный удар. Для этого необходимо обратиться за профессиональной медицинской помощью и предварительно диагностировать случившееся нарушение мозгового кровообращения. Восстановление после микроинсульта происходит в первые-вторые сутки самостоятельно.
Первые признаки и симптомы
Клиническая картина инсульта несколько меняется в зависимости от возраста пациента. Ниже приводим симптоматику инсульта по категориям пациента.
У новорожденных
Как правило, у малышей развитие инсульта определяют по таким первичным признакам:
- длительный крик или плач;
- нарушение глотательного рефлекса;
- отсутствие чувствительности с одной стороны тела;
- судороги конечностей.
Важно: при малейшем подозрении на инсульт младенца забирают в отделение неврологии в палату интенсивной терапии для оказания квалифицированной помощи.
У детей
У детей дошкольного и младшего школьного возраста инсульт проявляется так:
- расстройства памяти и логики;
- потеря координации движений;
- частые падения;
- слабость мышц с одной стороны тела или даже их паралич;
- потемнение в глазах;
- расстройства речи;
- перепады настроения;
- проблемы со сном;
- судороги;
- ДЦП (детский церебральный паралич).
Важно: у новорожденных и детей младшего возраста чаще случаются микроинсульт или лакунарный инсульт. При этом восстанавливаются дети гораздо быстрее.

У подростков
Симптомы инсульта у подростков уже более похожи на признаки удара у взрослых. Разница лишь в том, что часто подростки не обращают внимания на свои недомогания. Списывают их на банальную усталость. Подозрение у родителей должны вызвать такие признаки:
- изменение психического состояния ребенка (нервозность, капризность, апатия);
- онемение конечностей с одной стороны тела;
- вялая шатающаяся походка;
- нарушенная координация;
- расстройства мышления;
- нарушение зрения;
- частые падения;
- жалобы на изменение сердечного ритма;
- падение или повышение АД;
- проблемы с запоминанием;
- тягучая речь.
У людей среднего возраста
Первые признаки инсульта у женщины или мужчины среднего возраста выглядят так:
- внезапная головная боль длительного характера;
- точки перед глазами или потемнение;
- нарушение походки и расстройство координации;
- головокружение;
- икота (чаще у женщин);
- рвота;
- чувство тревожности;
- провалы в памяти и рассеянное внимание;
- онемение рук и ног;
- снижение ориентации в пространстве.
Важно: часто инсульт у людей среднего возраста случается в вечернее время. Поэтому состояние путают с усталостью и нервным перенапряжением. Иногда с алкогольным опьянением, если больной находится на вечеринке.
У людей пенсионного возраста
У пожилых людей признаки инсульта более выражены. Проявляются они так:
- резкая головная боль;
- потеря сознания;
- конвульсии и судороги;
- нарушенная речь;
- перекос мышц лица (парез);
- паралич одной стороны тела;
- проблемы с памятью;
- холодная испарина;
- повышение АД.
Важно: иногда можно заметить и предвестники удара. Это покраснение кожи лица и учащенный пульс.
Диагностика
Чтобы поставить точный диагноз, больному в стационаре проводят ряд таких мероприятий:
- МРТ или КТ головного мозга — помогают определить зону локализации ишемии или геморрагии;
- ЭКГ сердца, расшифровка которой может показать причину инсульта;
- УЗИ сосудов мозга и шеи;
- ангиография церебральная;
- анализы крови общий и биохимический.
Важно: определение инсульта до приезда медиков можно провести с помощью догоспитального теста. Больного просят поднять руки, улыбнуться и сказать самое простое предложение. Если у пациента инсульт, то он не сможет сделать этого полноценно. Улыбка получится косой, речь невнятной, а движения рук асинхронными.
Лечение
Лечат инсульт только в неврологическом отделении. Тактика подбирается в зависимости от типа апоплексии и степени тяжести. При геморрагическом инсульте роль в выборе терапевтической тактики играет и стадия кровоизлияния, а также его объем.
Неотложная помощь до приезда врачей
До приезда скорой помощи необходимо выполнение доврачебного комплекса мероприятий, описанных в статье на нашем сайте: алгоритм оказания первой помощи при инсульте.
Реанимационные действия
Если до приезда врача пациент теряет признаки жизни (происходит остановка сердца и дыхания), нужно выполнять реанимационные мероприятия. Действия в этом случае должны быть такими:
- искусственное дыхание рот в рот;
- непрямой массаж сердца.
Выполняются до приезда медиков.
Приехавшие медики выводят больного из критического состояния с помощью дефибриллятора и установки ИВЛ. В карете скорой помощи фельдшер принимает решение о внутривенном введении определенных препаратов, стабилизирующих состояние пациента.
Медикаментозная терапия
Выздоровление пациента зависит от правильной медикаментозной тактики. Ее назначают при ишемическом инсульте и при геморрагическом (при условии небольшого кровоизлияния). Используют препараты таких групп:
- Нейропротекторы. Самыми популярными являются «Глицин», «Цераксон» и др. Они же помогают предотвратить гибель большего количества нейронов.
- Препараты-антикоагулянты. «Аспирин», «Гепарин» и др.
- Антиагреганты, растворяющие тромб.
- Сосудосуживающие таблетки и растворы для остановки кровотечения.
- Витамины группы В для улучшения обменных процессов в тканях мозга.
Важно: о методах лечения, о приеме и назначении всех без исключения лекарств врач должен сделать запись в истории болезни пациента.
Хирургическое вмешательство
Показаниями к проведению операции является геморрагический инсульт (большой объем кровоизлияния) или ишемический инсульт по желанию родственников. Хирургическое вмешательство проводят по одной из трех методик:
- Трепанация черепа. Это полноценное вскрытие черепной коробки с последующим рассечением тканей мозга. Применяют при обширном кровоизлиянии. Продолжительность операции может составлять от 6 до 15 часов и требует высокого мастерства от хирурга. При проведении трепанации имеется повышенный риск очень серьезных осложнений. Вылечиться полноценно после такого вмешательства сложнее. Пациент может остаться недееспособным, либо у него разовьется слабоумие.
- Пункционная операция. В черепе делают отверстие и через него методом пункции убирают небольшое кровоизлияние.
- Дренирование. В отверстие в черепе устанавливают дренажную систему. Через нее в ткани мозга в зону геморрагии вводят препарат-фибринолитик. Он растворяет гематому, и потом вся жидкость подлежит удалению опять же с помощью дренажа.
К проведению операции имеются противопоказания:
- кома;
- возраст пациента старше 70 лет;
- инсульт или инфаркт, предшествующие этому, в последние 6 месяцев;
- болезни почек и печени;
- онкология.
Тромболизис
Тромболизис помогает победить только ишемический инсульт. Под тромболизисом подразумевают введение препаратов-фибринолитиков, которые растворяют тромб и тем самым восстанавливают кровоток в мозгу. Фибринолитики можно вводить не позднее чем через 3–5 часов от начала приступа. Лекарство вводят очень медленно.
Методика тромболизиса заключается в обнаружении или необнаружении места локализации тромба. Если сгусток выявлен, то больному вводят меньшее количество препарата именно в зону местонахождения тромба. Если тромб не обнаружен, то препарат вводят внутривенно, и лекарство циркулирует по всей кровеносной системе пациента. Тогда фибринолитик растворяет все тромбы на своем пути. Это своего рода предотвращение рецидива инсульта. Но почки больного нагружаются сильнее, чем при локальном (очаговом) введении средства.
Важно: перед проведением тромболизиса важно провести полную диагностику организма пациента, поскольку к такому лечению имеется много противопоказаний.
Народные методы лечения и профилактики
При явном улучшении состояния больного уже через неделю-другую его могут выписать домой. Здесь больному крайне важна помощь родных и близких, поскольку он часто ощущает себя неполноценным. Домашняя терапия важна наравне с реабилитационными мероприятиями. Но использование народных средств должно проводиться с согласия лечащего врача и только на фоне назначенной лекарственной терапии. В лечении и профилактике инсультов используют такие народные лечебные средства:
- желтушник серый;
- боярышник;
- шишки сосны;
- шалфей;
- можжевельник;
- ароматические масла.
Рецепты приготовления отваров, настоев и ванночек достаточно просты. Но важна регулярность использования народного лечения. Оно помогает укрепить сосудистую систему, улучшить циркуляцию крови и простимулировать основные когнитивные функции человека.

Последствия
Последствия и осложнения инсульта серьезны. Однако их тяжесть/выраженность зависит от возраста пациента, локализации очага апоплексии, обширности пострадавшего участка мозга. В целом наблюдаются такие расстройства:
- Паралич одной стороны тела. Отказать могут как только рука (кисть, пальцы) или нога, так и полностью вся сторона тела. При обширном инсульте человек полностью парализован. В этом случае требуются специальные подгузники и иные приспособления, помогающие в уходе за пациентом.
- Парез мышц лица (перекос).
- Нарушение глотания у лежачего больного.
- Пневмония, которая формируется после применения аппарата ИВЛ или вследствие длительной неподвижности пациента.
- Температура. Она может повышаться, если в мозгу начались воспалительные или инфекционные процессы.
- Нарушения речи, памяти и зрения (гемианопсия) у постинсультного пациента. Память и речь в некоторой степени восстановить удается с помощью специальных упражнений, а вот зрение, к сожалению, не восстанавливается.
- Акалькулия — расстройство, проявляющееся в нарушении счета и выполнения логических операций.
- Психические расстройства, такие как депрессия, апатия, агрессия, которые проявляются именно в период восстановления.
Реабилитация
Постинсультный период для пациента, пережившего апоплексию, протекает очень тяжело. Больной чувствует себя неполноценным, часто злится, страдает от потери привычных функциональных возможностей. Поэтому задача близких — помочь родному человеку достойно перенести болезнь и максимально восстановиться после нее.
Питание
Для пациента, пережившего апоплексию, очень важно правильное питание. При организации процесса кормления пациента нужно придерживаться таких принципов:
- Питаться больной должен часто, но небольшими порциями.
- Еда должна быть теплой, но не горячей или холодной.
- Если у больного нарушен глотательный рефлекс, пищу дают в перетертом пюреобразном виде со стороны здоровой, не парализованной части лица.
- В качестве полезных продуктов выступают кефир, йогурт, густые крем-супы, пюре, паштет из нежирных сортов птицы и рыбы.
- При нарушении глотательного рефлекса у пациента не спешите предлагать ему новую порцию еды. Дождитесь, пока он проглотит предыдущую.
- Важно достаточно пить. Полезны травяные чаи, компот из сухофруктов, морс.
Важно: крошащиеся продукты типа гречки, печенья, сухарей противопоказаны при нарушении глотательного рефлекса.

Образ жизни больного
В процессе реабилитации очень важно заниматься с больным, чтобы вернуть его максимально к привычному образу жизни. Для этого проводят специальные массажи, гимнастику, физиотерапию, рефлексотерапию. Все мероприятия направлены на улучшение кровотока в парализованных частях тела, на укрепление мышц и разработку суставов. При значительном улучшении пациенту показана специальная лечебная физкультура (ЛФК). Если больной обездвижен, важно организовать его пространство таким образом, чтобы ему было удобно. Желательно постоянно поддерживать в человеке желание жить и бороться с последствиями апоплексии.
Санаторное лечение
После того, как острый и подострый периоды инсульта пройдут, пациент может получить санаторно-курортное лечение. В санатории больному проводят курс реабилитационных и восстановительных процедур. На санаторное лечение принимаются пациенты с различной степенью тяжести нарушений в мозге. Но главным критерием, по которому определяют целесообразность такой терапии, является способность пациента перенести дорогу от дома до санатория. Иногда в целях предупреждения второго или третьего инсульта лучше отказаться от изматывающей дороги.
Прогноз дальнейшей жизни
Основной прогноз дальнейшей жизни для пациента с инсультом неоднозначен. Все зависит от степени поражения мозга, осложнений удара и возраста пациента. Чем моложе больной, тем больше шансов у него на восстановление, и наоборот. В целом летальность среди пожилых людей в первый месяц после приступа составляет около 55 %. В течение первого года после удара умирают еще 30 %. Более 60 % остаются инвалидами. Изменить качество жизни таких больных можно упорными регулярными физическими занятиями, массажами, гимнастикой.
Важно: молодые пациенты восстанавливаются в разы быстрее за счет улучшенного обмена веществ в организме.
Возможность рецидива
Чем старше пациент, переживший апоплексию, тем больше вероятность повторного инсульта. У пожилых рецидив случается в первый год после приступа. О том, что приближается повторный удар, могут свидетельствовать ухудшение общего состояния пациента и обострение хронических болезней. Особенно будут заметны проблемы с АД. Чтобы снизить вероятность повторного приступа, нужно нейтрализовать все провоцирующие приступ факторы.
Профилактика
В первую очередь нужно заботиться о своем физическом и психическом здоровье. Ведь часто болезни являются психосоматическими, то есть говорят о внутреннем состоянии человека. С целью профилактики инсульта человеку нужно отказаться от всех пагубных привычек. Если больной любит выпить, то это является первой причиной наступления инсульта. И эта информация не является новостью. Помимо этого очень важно вести здоровый активный образ жизни. Больше двигаться, соблюдать полноценный питьевой режим. Также необходимо заботиться о здоровье сосудов. Контроль над хроническими заболеваниями обязателен.
Инсульт — одна из самых страшных патологий. Инвалидность пациента значительно ухудшает качество его жизни. А процесс восстановления не всегда заканчивается успешно. Поэтому апоплексию лучше предотвратить, чем потом бороться с ее последствиями.