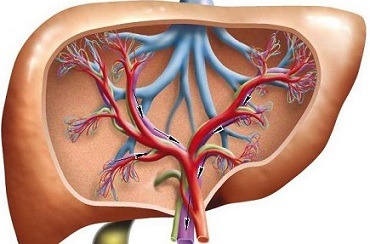
Печень – орган, отвечающий за выполнение множества важных функций, таких как обезвреживание токсинов, избытков образованных организмом соединений, участие в пищеварении, депонирование гликогена и некоторых витаминов, выработка факторов крови, депонирование крови, синтез многих веществ, необходимых для поддержания гомеостаза.
Нарушения структуры и функционирования печени сопровождаются серьёзными, иногда необратимыми повреждениями других органов.
Поэтому следует внимательно следить за её состоянием и действовать своевременно при обнаружении печёночных заболеваний. Одной из патологий печени, часто встречающихся во врачебной практике, является портальная гипертензия.
Суть заболевания
Причиной развития портальной гипертензии является изменение или прекращение кровотока на любом участке бассейна воротной вены. Подобное нарушение приводит к резкому подъему давления в данной вене, а оно несёт с собой целую совокупность симптомов, которые могут быть крайне опасны для пациента. Чтобы вникнуть в суть заболевания, следует понимать принципы кровоснабжения печени.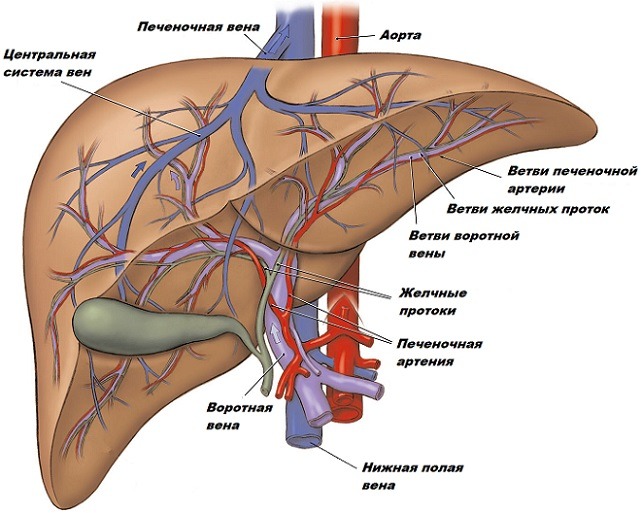
Кровь попадает в печень по двум главным сосудам: 1/4 по печёночной артерии и 3/4 по воротной вене. Оттекает кровь в систему двух полых вен. Самые мелкие сосуды печени связаны огромным количеством анастомозов, поэтому при возрастании давления в устье воротной вены кровь сбрасывается сразу в притоки полых вен, не проходя должную очистку в капиллярной сети.
Классификация и причины возникновения
Классификация портальной гипертензии строится по-разному в зависимости от нескольких факторов. По распространённости патологического процесса можно выделить:
- Тотальную. В данном случае поражается вся сосудистая сеть вены;
- Частичную. При этом затруднён кровоток в одном из сегментов, в то время как нормальное кровообращение сохраняется в бассейне селезёночной и брыжеечной вен. Кровообращение может быть блокировано на разных уровнях портальной вены.
К каждому из типов гипертензии приводят различные заболевания и повреждающие факторы.
- Подпеченочный или внепеченочный тип встречается в 3% случаев. Он часто обусловлен аномалиями воротной вены или же её тромбозом. К врождённым аномалиям относят полное отсутствие данной вены (аплазия), недоразвитие (гипоплазия), полное или сегментарное заращение протока вены (артрезия). Артрезия может развиться в результате нарушения заращения пупочной вены. Тромбоз возникает при распространении на ворота печени гнойных процессов, септикопиемии, пупочного сепсиса, а также может наблюдаться сдавление вены опухолями;
- Внутрипеченочный – наиболее частый тип заболевания. Данный тип подразделяется ещё на три, в зависимости от того, какая часть синусоид печени поражена:
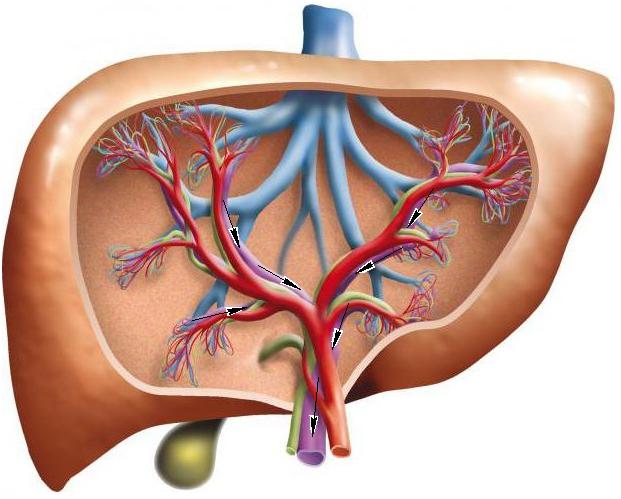
- Пресинусоидальная. Блок возникает перед синусоидными капиллярами. Препятствиями могут служить паразитарные поражения – альвеококковые пузыри, шистосомоз, саркоидоз, поликистоз, опухолевые и цирротические изменения печёночной ткани. Также причиной может быть врождённый фиброз, первичные холангиты различной этиологии, регенераторная гиперплазия печени, болезнь Вильсона, системный гемохроматоз. Иногда причину установить не удаётся;
- Синусоидальная. Блокируется ток крови непосредственно в капиллярах. Самая частая причина – циррозы различной этиологии. Это заболевание, суть которого – замещение печёночной ткани соединительной с потерей её функций. Острый алкогольный гепатит, фульминантный, пелиозный гепатит (инфекционное заболевание, повреждающее сосуды печени), жировая болезнь, мастоцитоз, печёночная пурпура также могут явиться причиной блока;
- Постсинусоидальная. Блок возникает после прохождения синусоидных капилляров. Причины – веноокклюзивная болезнь (закрытие просвета мельчайших вен печени), алкогольный склероз.
- Надпеченочная форма. Данный тип обусловлен понижением оттока крови от органа по печёночным венам. Частой причиной становится болезнь Бадда-Киари – грозное заболевание, исходом которого становится эндофлебит (непроходимость) вен печени. Следует отличать синдром Бадда-Киари, характеризующийся тромбозом полой вены на одном уровне с поражением печёночных вен. Также причиной может стать аномалия развития полой вены, перикардит трёхстворчатого клапана;
- Смешанная форма. Чаще всего обусловлена циррозом, в данном случае печёночные капилляры поражаются на всём протяжении.
Стадии заболевания
Всего выделяют 4 стадии:
- Начальная. Нарушение функций не выражено, симптомов нет;
- Компенсированная. Нарушение функций восполняется адаптивными процессами, определяется увеличение селезёнки, начальное расширение пищеводных вен;
- Декомпенсированная. Выраженное изменение функций, определяются геморрагический синдром, отёки, увеличение селезёнки в размерах;
- Стадия осложнений. Возможны острые кровотечения из пораженных вен ЖКТ, перитонит, сильная печёночная недостаточность.
Патогенез
В основе развития любого варианта портальной гипертензии лежит нарушение кровообращения в ранее упомянутой воротной вене. При циррозе её ответвления сужаются, просвет капилляров закрывается. Это приводит к образованию новых сосудов или анастомозов. По ним кровь течёт в обход клеток печени и их снабжение ухудшается. При этом клетки печени подвергаются некрозу, затем начинается их регенерация, что приводит к ещё большему сдавлению оставшихся капилляров.
Таким образом, симптомы портальной гипертензии при циррозе печени нарастают с течением времени.
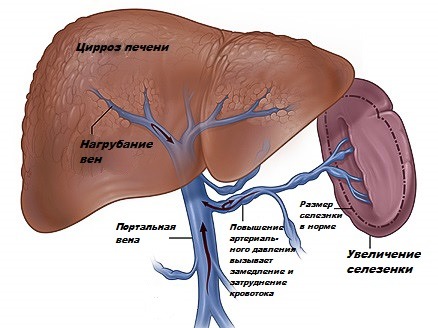
Затруднение кровотока ведёт к застою крови в селезёнке. Это вызывает её увеличение – спленомегалию, один из самых характерных симптомов заболевания. Спленомегалия сопровождается уменьшением числа клеток крови, воспалением селезёнки, прорастанию в её ткань волокон соединительной ткани.
При гипертензии происходит образование новых сосудов во многих органах пищеварительного тракта. В частности, образуются расширения главных вен пищевода, желудка. При усугублении процесса возможны кровотечения из мест расширений.
Нарушение функции печени ведёт к снижению продукции белков крови, ухудшается её свёртываемость, а также прекращается инактивация альдостерона – гормона надпочечников. Всё это является причиной для развития асцита – выхода жидкости из кровеносного русла в брюшную полость.
Симптомы
Можно выделить наиболее характерные симптомы заболевания: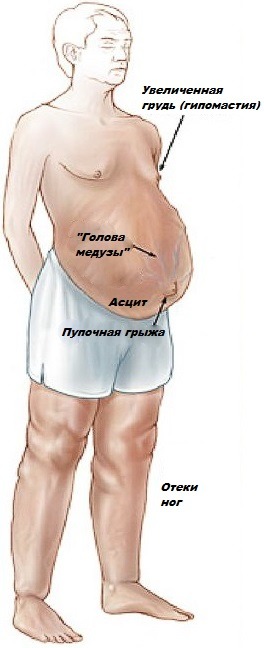
- Начальные проявления болезни – расстройства пищеварения. Метеоризм, ненормальный стул, непроходящее чувство переполненности желудка, боли в различных областях живота – все эти признаки говорят об ухудшении работы печени;
- Увеличение селезёнки – спленомегалия. Чем более выражено закрытие воротной вены, тем сильнее проявляется гепатоспленомегалия;
- Асцит присоединяется на более поздних этапах и редко поддаётся терапии. Характеризуется увеличением размеров живота, отёк лодыжек, на животе хорошо заметна сеть расширенных вен в виде типичной «головы медузы»;
- Изменения вен пищевода, толстой кишки. Обычно кровотечения из ЖКТ отличаются внезапностью и интенсивностью. Редко удаётся остановить подобное кровотечение, часто данное осложнение смертельно;
- Печёночная энцефалопатия – поражение токсинами нервной системы, когда клетки печени их не обезвреживают.
Диагностика портальной гипертензии
Процедура диагностирования начинается со сбора жалоб, пациенты обычно отмечают вышеперечисленные симптомы, тошноту, тяжесть в животе.
Следует проводить анамнез жизни для выявления хронических недугов, возможных контактов с токсинами или инфекционных заражений.
Физический осмотр помогает определить наличие желтухи, увеличение живота, наличие звёздочек на поверхности тела. При прощупывании печени оценивается болезненность, её размер, однородность поверхности. На ощупь определяется спленомегалия, она также может быть видимой без дополнительных методов обследования.
Анализы крови и мочи помогут выявить нарушения в функционировании:
- Общий анализ установит возможное снижение числа клеток крови (в частности, тромбоцитов и эритроцитов);
- Коагулограмма. Выявляется снижение свёртывающей способности крови, уменьшение содержания важнейших факторов крови (протромбина, фибриногена);
- При повреждении печени поднимаются уровни ферментов аланинаминотрансферазы, аспартатаминотрансферазы, фосфатазы, глутамилтранспептидазы. Биохимический анализ характеризует общее состояние различных органов;
- Следует проверить наличие антител к различным типам гепатита и паразитам.
Инструментальные методы диагностики – достоверный способ определения портальной гипертензии:
- Порто- и кавография (рентгенологическое исследование воротной и полой вен);
- Ангиография сосудов брыжейки;
- Общее рентгеновское обследование долей печени;
- УЗИ печени. На УЗИ хорошо заметны спленомегалия, увеличение печени, асцит;
- МРТ;
- Доплерография помогает оценить степень развившихся в сосудах нарушений и оценить изменения кровотока. В норме давление в вене селезёнки не более 120 мм вод. ст., при заболевании повышается до 500 мм вод. ст.;
- Эндоскопическое обследование, ФГДС позволяют выявить расширения вен любой части пищевода;
- Может понадобиться проведение функциональных проб для оценки функции печени;
- Изредка требуется биопсия печени для определения фактора, вызвавшего портальную гипертензию и её последствия.
Методы лечения
Хирургическое вмешательство является основным и наиболее эффективным методом лечения портальной гипертензии. Однако, на начальной стадии возможна терапия медикаментами. Обычно применяются антигипертензивные средства основных групп: нитраты (Изосорбид), бета-адреноблокаторы (Метопролол, Анаприлин), ингибиторы АПФ (Эналаприл). Крайне редки случаи, когда данной терапии достаточно для выздоровления. Чаще назначается, как вспомогательная.
Показания к оперативному лечению:
- Вероятность развития кровотечения из пищеводных вен. Чаще имеется у пациентов с внепечёночной и внутрипечёночной формами заболевания;
- Развившееся кровотечение, требующее немедленной остановки.
Возможные способы остановки кровотечения, открывшегося при портальной гипертензии:
- Сдавление расширенных вен с помощью специального зонда, по которому в место кровотечения доставляется пневматический баллон. Такой инструмент называется зондом Блейкмора, он позволяет остановить кровотечение без серьёзного инвазивного вмешательства. Параллельно требуется проведение мероприятий по восполнению объёма крови, коррекция её состава гормональными препаратами;

- Если кровотечение локализовано в сосудах печени или других мелких сосудах, остановить его возможно только применением обкалывания зоны поражения препаратами через эндоскоп. В таких случаях используются склерозирующие вещества (Тромбовар, Этаксисклерол). Происходит тромбоз мельчайших сосудов, кровотечение прекращается;
- Предотвратить кровотечение можно с помощью наложения анастомозов в обход расширенных сосудов. Ток крови перенаправляется, напряжение в расширенных сосудах снижается. Если состояние печени удовлетворительное, не обнаруживается цирроз, анастомоз накладывается с соединением воротной вены и почечной или полой вены на выбор. Если заболевание перешло в декомпенсированную стадию, предпочтительнее сохранить ток крови через печень, чтобы избежать прогрессирования некроза. В данном случае накладывают анастомоз между венами брыжейки и полой веной;
- В случае когда кровотечение невозможно прекратить наложением анастомоза, применяются прямые способы вмешательства. Осуществляют прошивание вен с захватом слизистой оболочки. Доступ обычно чрезплевральный либо чрезбрюшинный. При остром или крайне массивном кровотечении данный способ – единственно осуществимый.
Паллиативные методы лечения – откачивание жидкости из полости живота, применение препаратов для облегчения общего состояния.
Профилактика
Суть мер по профилактике портальной гипертензии – забота о здоровье печени и контроль её состояния. Чтобы избежать развития тяжелых форм цирроза, гепатита и других заболеваний печени, требуется регулярно проходить обследования. Если вы обнаружили у себя признаки портальной гипертензии, без промедления обратитесь к специалисту. Общие рекомендации по профилактике гипертензии описаны в статье: https://ritmserdca.ru/gipertoniya/profilaktika.html
Диета с пониженным процентом жиров помогает поддерживать нормальное функционирование печени. Для снижения риска алкогольного гепатита и циррозов следует отказаться от злоупотребления алкоголем и курения.
Возможен приём гепатопротекторов (Эссенциале), которые способствуют восстановлению структуры печени.
Прогноз
Исход заболевания зависит от того, что стало его причиной. При внутрипечёночной форме исход чаще всего неблагоприятный, так как остановить разрушение тканей и сосудов печени практически невозможно. Смерть наступает чаще от кровотечения из пищеводных вен либо от прогрессирующей энцефалопатии. Внепечёночная форма отличается более благоприятным течением. Если вовремя было осуществлено наложение анастомозов, жизнь пациента может быть продлена на срок до 20 лет. Профилактические меры помогут снизить тяжесть состояния.
Особенности заболевания у детей
Наиболее часто в детском возрасте представлена внепечёночная форма заболевания. В 80% причиной являются патологии развития воротной вены, например, её кавернозная трансформация. Существует вероятность развития тромбозов в результате аномального заращения пупочной вены. Заращение передаётся на воротную вену и приводит к закрытию её просвета. Такие заболевания, как фетальный гепатит, желтухи новорожденных (холангиопатии с различными изменениями желчных протоков), многие вирусные гепатиты также способны приводить к развитию синдрома портальной гипертензии у ребёнка.
Заболевание в детском возрасте прогрессирует чрезвычайно быстро. Первым признаком обычно является стремительное увеличение селезёнки, её болезненность, низкая подвижность. У 85% детей открываются кровотечения из вен ЖКТ. Увеличение печени, асцит редко наблюдаются у детей.
Единственный метод лечения – наложение анастомозов между венами почек и селезёнки. Операции в детском возрасте затруднены из-за малых размеров сосудов, поэтому их проведение не рекомендовано, если ребенок младше 7-8 лет. В этом возрасте проводятся лишь консервативные мероприятия. Наложение анастомозов в большинстве случаев сохраняет и надолго продлевает жизнь ребёнка.