Одно из самых часто встречающихся в клинической практике кардиологов и педиатров патологических состояний сердца — дефект межжелудочковой перегородки. Это деструктивное расстройство диагностируется, как правило, у детей в возрасте до 3-х лет и с анатомо-физиологической стороны характеризуется формированием на стадии развития плода сообщения между правым и левым желудочком сердца, что приводит к острым гемодинамическим нарушениям. Зарегистрированная частота проявления подобных аномалий составляет порядка 17-42% в качестве самостоятельного изолированного заболевания. Однако такой дефект нередко наблюдается в составе других кардиологических патологий.
В медицинской литературе этот ВПС (врожденный порок сердца) был детально описан еще в 1874 году сотрудником физиологической кафедры Императорского института экспериментальной медицины И.Ф. Толочиновым.
Дефект межжелудочковой перегородки у детей проявляется отставанием физического развития, мерцательной аритмией, одышкой, быстрой утомляемостью.
Часто ДМЖП структурно входит в группу из 4-х сложных пороков, так называемую тетраду Фалло, к которой также причисляются деструктивная патология венозного ствола, транспозиция магистрально-транспортных сосудов, атрезия легочной артерии с дефектом межжелудочковой перегородки и трехстворчатого клапана.
Классификация и формы ДМЖП
Классификационные признаки различных дефектов межжелудочной перегородки базируются на оценке абсолютной величины аномального просвета и сопоставлении его размеров с диаметром венозного отверстия. Так, патология Толочинова-Роже характеризуется наличием деструктивного образования 1-3 мм. Симптоматично подобная деструкция может длительное время не проявлять себя как в детском возрасте, так и у взрослых. Гораздо опаснее патология, составляющая 1/2 артериального ствола или превышающая его диаметр. На основании анатомической локализации, которой характеризуется наблюдаемый дефект межжелудочковой перегородки сердца, выделяют:
- Аномальные изменения перимембранозного типа. Они могут носить приточный, трабекулярный либо инфундибулярный характер и, как правило, располагаются в области ниже артериального клапана. Подобный тип анатомических патологий провоцирует его самопроизвольное закрытие, что прерывает нормальную циркуляцию кровяной жидкости.
- Мышечные дефекты межжелудочковой перегородки локализуются в соответствующем отделе сердечного аппарата на значительной дистанции от клапанной и проводящей систем. Их доля в общей структуре пороков относительно невелика — около 10%.
- Субаортальные (надгребешковые) патологические расстройства являются самой малочисленной группой дефектов межжелудочковой перегородки — менее 5% от общего числа клинически регистрируемых случаев. Они локализуются выше пучка Гиса, которым правая желудочковая полость отделена от ее магистрально-артериального столба.
Самыми многочисленными и часто встречаемыми анатомо-физиологическими патологиями данной категории является группа перимембранозных дефектов межжелудочковой перегородки, которые составляют 75% от общего числа все регистрируемых пороков сердца. Локализация аномального просвета и его диаметр имеют важнейшее значение для функциональных параметров проводящих тканей атриовентрикулярного пучка Гиса, обеспечивающих передачу нервных сигналов от предсердий к желудочкам. В результате ДМЖП любого типа возникает купирование импульсов различного характера и степени тяжести.

Причины возникновения дефективной патологии межжелудочковой перегородки
Наиболее часто подобные патологические расстройства появляются вследствие нарушений внутриутробного развития, обусловленных различными факторами. Дефект межжелудочковой перегородки у плода формируется в течение I триместра беременности, когда происходит закладка всех жизненно важных органов. Нарушение нормального протекания данного процесса и приводит к достаточно тяжелым последствиям. В некоторых случаях ДМЖП, являющийся чрезвычайно опасным анатомо-физиологическим расстройством, сочетается с другими патологиями внесердечной локализации, например с синдромом Дауна, всевозможными дисфункциями почек и пр.
К непосредственным факторам, провоцирующим патологии эмбриогенеза и, как следствие, образование дефекта межжелудочковой перегородки у новорожденного, причисляются разнообразные негативные воздействия на организм матери в первые 8 недель беременности. Прежде всего, речь идет о таких проблемах:
- вирусных поражениях;
- деятельности болезнетворной бактериальной микрофлоры;
- эпидемическом паротите;
- патологиях эндокринной системы;
- алкогольной и лекарственной интоксикации;
- ионизирующем радиационном облучении;
- остром недостатке витаминов и микроэлементов в рационе будущей матери.
Утолщение межжелудочковой перегородки и прочие формы ДМЖП могут наблюдаться у новорожденного и при патологическом протекании беременности. К этой группе провоцирующих факторов относятся ранние и сильно выраженные токсикозы, высокий риск самопроизвольного прерывания беременности (выкидыша), прием в этом период гормональных препаратов и другие. Имеются сведения и о причинах генетической этиологии возникновения этого деструктивного анатомо-физиологического расстройства. Мутации такого рода в редких случаях могут сочетаться с различными аномалиями развития опорно-двигательного аппарата и конечностей.
Гемодинамические отклонения при ДМЖП
Внутрисердечные гемодинамические расстройства начинают проявляться примерно через 3-5 суток после рождения. Диагностика в раннем неонатальном периоде существенно затруднена особенностями развития новорожденного. В частности, посторонние шумы в сердце отсутствуют по причине пропорционального кровяного давления в обоих желудочковых отделах. Этот эффект носит название неонатальной гипертензии легких. Постепенно давление в кровеносной системе изменяется в сторону понижения, в результате чего создается необходимый для проведения диагностических процедур градиент. Кровь начинает циркулировать слева направо — из зоны повышенного давления в область пониженного.
Объем этого сброса всецело определяется анатомическими характеристиками аномального образования и его диаметром. Нагнетание кровяной жидкости под давлением сквозь патологический канал вызывает гипертрофию стенок желудочковой полости, а затем и расширение магистральной артерии, связывающей сердце с легкими. Стремительный рост давления, особенно при большом диаметре аномального отверстия, приводит к рефлекторному спазмированию легочной ткани. Постоянный кровяной сброс обедненной кислородом физиологической жидкости провоцирует состояние гипоксии во всех жизненно важных органах и мышечных тканях. В результате наблюдается состояние гипоксии — кислородного голодания.
Кроме того, нарушение нормального внутрисердечного кровотока в комплексе с возникающей на этом фоне мерцательной аритмией создает условия для образования тромбов и переноса эмболов в сосудистую сетку мозга. Фиброз межжелудочковой перегородки, при котором практически отсутствует компрессионное сопротивление лево-правому сбросу крови, называется нерестриктивным и считается одним из самых тяжелых осложнений, вызываемых данной патологией. При большом диаметре аномального канала обе полости начинают функционировать как единая насосная камера, что может привести к острой левожелудочковой недостаточности.
Методы инструментальной диагностики
Каждый ребенок в неонатальный период проходит обязательный осмотр врачом-кардиологом, имеющим специальную подготовку для своевременного выявления внутриутробных патологий и аномалий развития.
Малейшие симптомы, обнаруженные при аускультации (прослушивании) сердца, служат серьезным поводом к назначению дополнительной диагностики инструментальными средствами.
Это позволит избежать серьезных осложнений в будущем. В настоящее время диагностика любой патологии или дисфункции сердечного механизма осуществляется комплексно с применением рентгенологической и ультразвуковой аппаратуры, электро-, ангиокардиографии, двухмерной допплерэхокардиографии, а также различных вспомогательных методов.
Они помогут в случае необходимости сформировать целостную и объективную клиническую картину, прояснить скрытые нюансы протекания патологического процесса, правильно и адекватно выбрать оптимальную терапевтическую тактику. ЭКГ позволяет быстро выявить аномалии систолического давления в желудочковых полостях и правом предсердии, определить характер и степень тяжести аритмии, изменения нервной проводимости и блокировку пучка Гиса. Современные высокочувствительные методы фонокардиографии способны зафиксировать даже самый легкий сердечный шум. Крайне важной диагностической процедурой является и УЗИ.
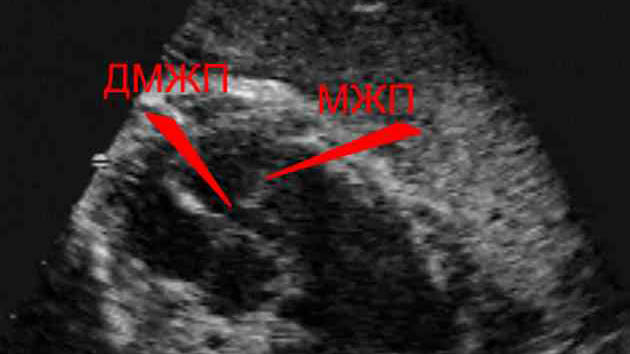
Подобное обследование дает возможность специалисту визуально оценить степень и характер патологического процесса, изменения в скорости циркуляции крови, проверить функциональное состояние клапанного аппарата. На фронтальной рентгенограмме органов грудной клетки при значительных размерах аномального отверстия заметна кардиомегалия — деструктивное увеличение сердечных камер и легочной магистральной артерии. С помощью допплерэхокардиографии определяется точная локализация и анатомические параметры дефектного шунта, направление сброса через него, признаки регургитации трикуспидального характера. При различном расположении патологического канала оптимальная визуализация достигается в разных проекциях, что подобная аппаратура, оснащенная поворотными датчиками, позволяет сделать.
Лекарственная терапия
Бессимптомное протекание ДМЖП при небольшом диаметре аномального отверстия позволяет воздержаться от оперативного вмешательства. Такой диагноз предусматривает динамический мониторинг состояния младенца. В некоторых случаях не исключено самопроизвольное закрытие дефектного шунта в период между 1-4 годами, реже в более позднем возрасте. В других ситуациях осуществляется консервативная терапия сердечной недостаточности или хирургическая коррекция. Конкретная клиническая тактика разрабатывается с учетом диаметра патологического канала, его локализации, возраста пациента, развития компенсаторного механизма. При отсутствии непосредственной опасности для жизни обычно вопрос о срочном оперативном вмешательстве не ставится.
Как правило, дефекты межжелудочковой перегородки минимального диаметра не вызывают у детей серьезного дискомфорта. В этом случае врачами даются необходимые рекомендации по режиму.
Методы консервативного лечения включают в себя прием лекарственных средств инотропной поддержки, к которым относятся симпатомиметические препараты, сердечные гликозиды и пр. При повышенной легочной гипертензии применяются различные ингибиторные соединения ангиотензинпревращающего фермента. Необходимо знать, что препаратов, способных закрыть дефективный шунт, не существует. Вся лекарственная терапия носит исключительно профилактический и поддерживающий характер.
Хирургическая коррекция
Оптимальная тактика лечения всегда выбирается на основании гемодинамических характеристик дефекта межжелудочковой перегородки и базируется на известных для подобных случаев прогнозах. В зависимости от этого клиническая методика может быть радикальной или паллиативной. Первая предусматривает применение различных способов хирургической коррекции, которые зачастую заключаются в ушивании дефектного канала малого диаметра П-образными швами или пластику специальной синтетической заплаткой, изготовленной из тефлонового либо дакронового материала. Сегодня такие операции проводятся все реже. Современные медицинские технологии позволяют использовать для закрытия патологического отверстия специально для этой цели созданную биологическую ткань, например консервированный ксеноперикард.
Также часто выполняется рентгенэндоваскулярная окклюзия, представляющая собой транскатетерную хирургическую малоинвазивную методику, суть которой заключается в закрытии аномального канала при помощи специальной рентгенографической аппаратуры различной конструкции и технических возможностей. Сейчас в крупных кардиологических центрах используется устройство Амплатцера, характеризующееся высокой эффективностью при сравнительно небольшом диаметре дефекта межжелудочковой перегородки. Процедура катетеризации проводится под общей анестезией и предусматривает введение в желудочек сердца через бедренную артерию тончайшего зонда, который имплантирует биологическую ткань, полностью закрывающую патологическое отверстие.