Ангиопатия нижних конечностей представляет собой группу функциональных и морфологических (на поздних стадиях) изменений, вызванных нарушением тонуса сосудистой стенки. Она является не самостоятельным заболеванием, а следствием уже имеющейся патологии.
Стоит ли бить тревогу? Насколько опасно заболевание? Чтобы получить ответы на эти вопросы, необходимо рассмотреть механизм и причины ее возникновения.
Симптомы ангиопатии могут развиваться по двум путям:
- Нарушение регуляции сосудистого тонуса (кровообращение в тканях нижних конечностей начинает страдать, возникают трофические расстройства);
- Патологические изменения мышечного слоя сосудов (нервные импульсы поступают нормально, но нет адекватного сокращения стенки).
Причины ангиопатии
- Сахарный диабет. Это самая распространенная этиология ангиопатии нижних конечностей. Если должным образом его не лечить, последствия могут быть серьезными, вплоть до ампутации.
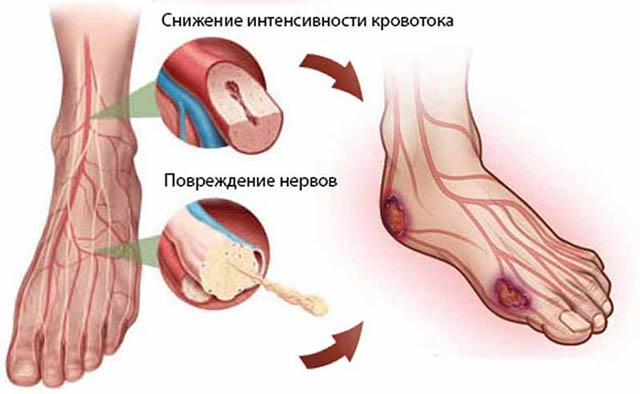
- Сбой в регуляции сосудистого тонуса. Данный вид нарушения является функциональным. Длительное пребывание сосудистой стенки в состоянии спазма или, наоборот, чрезмерного расширения приводит к появлению стойких морфологических изменений.
- Травматические повреждение нервных окончаний, отвечающих за регуляцию работы сосудов.
- Переохлаждение нижних конечностей. В норме воздействие низких температур вызывает кратковременное рефлекторное сужение стенок кровеносного русла. При длительном и выраженном холоде сосуды могут перейти в состояние стойкого вазоспазма (сокращения стенки сосуда), провоцируя нарушение питания окружающих тканей.
- Влияние производственных факторов. Например, работа на некоторых заводах сопряжена с контактом с вредными веществами, тропными к сосудистой стенке. Ангиопатию способно вызвать и длительное выраженное вибрационное воздействие.
- Привычные интоксикации (курение, употребление алкоголя). Вещества, содержащиеся в сигаретах, способны запустить кратковременный генерализованный вазоспазм. Неумеренный прием спиртосодержащих средств приводит к сгущению крови и, следовательно, нарушению кровотока в мелких сосудах.
- Возрастные изменения. В ходе естественного старения сосудистая стенка становится менее эластичной, изменяется ее тонус.
- Аутоиммунный генерализованный васкулит, требующий системное лечение. Иммунная система атакует клетки сосудистой стенки собственного организма, вызывая в ней патологические изменения.
- Врожденные аномалии строения кровеносного русла. Например, телеангиоэктазия проявляется в виде чрезмерного расширения участков сосудистой стенки.
- Нарушение трофики (питания) сосудов вследствие выраженной патологии нервной системы (центральной и периферической). В данном случае возможен сбой регуляции тонуса как в сосудодвигательном центре мозга, так и на уровне нервных окончаний.
- Длительно протекающая артериальная гипертония, либо гипотония. Причина гипертонической ангиопатии кроется в том, что сосудистая стенка со временем становится гиалинизированной, хрупкой и теряет способность к нормальному изменению своего тонуса.
Классификация ангиопатий:
- Микроангиопатия. Патологический процесс охватывает микроциркуляторное русло. Является самой частой разновидностью ангиопатий нижних конечностей. Нередко встречается в комбинации с сосудистыми нарушениями почечного кровотока и ретинопатией (поражением сетчатки);
- Макроангиопатия. Нарушается работа сосудов среднего и крупного калибра.
Симптомы
Клинические проявления ангиопатии нельзя назвать специфическими. Комплекс симптомов, встречающихся при данной патологии, может являться и следствием иных проблем в сосудистой системе.
Нередко пациенты предъявляют такие жалобы:
- Изменение цвета кожного покрова нижних конечностей. Вследствие недостаточного артериального кровотока кожа может стать бледной, а если нарушен венозный отток – приобрести синюшный оттенок. При расстройстве тонуса кровеносных стенок появляется «мраморность»: характерный рисунок образуют участки неравномерного сужения и расширения мелких сосудов.
- Снижение температуры кожи нижних конечностей. Стопы и голени становятся холодными на ощупь, нередко присоединяется чувство зябкости.
- Снижение болевой, температурной, тактильной чувствительности вплоть до онемения. Нередки случаи проявления парестезии (ощущение покалывания, ползания мурашек).
- Ослабление пульсации артерий нижних конечностей в местах пальпации. Как правило, данный симптом обнаруживается при осмотре врачом. Полное исчезновение пульсации будет говорить в пользу полной окклюзии (закупорки) артерии, но не об ангиопатии.
- Склонность к появлению синяков. Сосуды нижних конечностей становятся хрупкими, поэтому могут повредиться даже при незначительном физическом воздействии, которое в норме не вызвало бы никаких последствий.
- Появление сосудистых звездочек, мелкой сосудистой сети на поверхности кожи.
- Симптомы трофических нарушений мягких тканей нижних конечностей. Поверхность кожи шелушится, некоторые ее участки меняют цвет (патологическая пигментация). Выраженная недостаточность кровоснабжения способна привести к появлению на коже трофических язв.
- Ухудшение регенерации. Раны длительное время не заживают даже если осуществляется активное лечение.
- Боль в нижних конечностях, усиливающаяся при физической нагрузке (перемежающаяся хромота). Ходьба способна спровоцировать нестерпимое жжение и судороги в ногах, заставляя человека на время остановиться.
Диагностика
Подтвердить диагноз может только врач. Источниками информации для установления данной патологии послужат:
- Анализ жалоб;
- Сбор анамнеза (выявление возможных причин ангиопатии, данные об уже имеющихся и перенесенных заболеваниях);
- Характерные признаки, выявленные при непосредственном осмотре;
- Лабораторные методы диагностики (например, проверка состояния свертывающей системы крови, а в целях исключения сахарного диабета – определение уровня глюкозы);
- Инструментальные исследования.
Инструментальные методы играют решающую роль в подтверждении, либо опровержении наличия ангиопатии. Среди них различают:
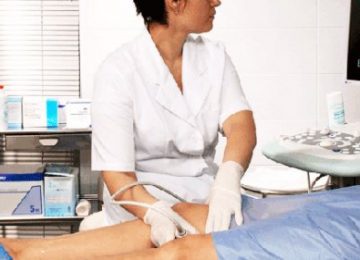
- УЗИ сосудов нижних конечностей в режиме дуплексного сканирования. Это основной способ диагностики, благодаря которому проверяется проходимость сосудов, степень компенсации кровотока.
- Мультиспиральная томография в сосудистом режиме. Является одной из разновидностей рентгенологического исследования.
- Тепловидеография. Анализ теплового излучения, исходящего от нижних конечностей. Патологически измененные участки, зафиксированные аппаратом, приобретут синий оттенок (низкая температура за счет ухудшения кровоснабжения тканей), либо будет наблюдаться интенсивный красный цвет за счет активного воспаления и полнокровия.
- Капилляроскопия – исследование состояния сосудов микроциркуляторного русла с помощью специализированного микроскопа.
- Рентгеноконтрастная диагностика. Артериография – метод, подходящий больше для исключения серьезных нарушений кровеносного русла (например, окклюзии просвета сосуда тромбом), нежели подтверждения наличия ангиопатии.
- Реовазография. Анализируется пульсовая волна сосудов. В настоящее время практически не используется в связи с появлением более современных методов диагностики.
Лечение
Главное условие лечения ангиопатии нижних конечностей – это установление ее этиологии. План терапии основан на устранении причинного фактора, борьбе с последствиями и на профилактике повторного возникновения ангиопатии.
Медикаментозная терапия
Консервативное лечение сводится к использованию препаратов, оказывающих влияние на состояние сосудистого русла. К таковым относятся:
- Троксевазин;
- Актовегин;
- Трентал.
Назначение остальных препаратов будет напрямую зависеть от первопричины ангиопатии. Например, если она вызвана сахарным диабетом, то в лечении пациента используются препараты, снижающие уровень глюкозы.
Немедикаментозное лечение
Оперативное вмешательство оправдано только при поражении сосудов среднего и крупного калибра.
Как правило, речь идет о диабетической макроангиопатии. Методом выбора в данном случае будет установка стента, восстанавливающего нарушенный кровоток.
Если регуляция сосудистого тонуса ухудшена значительно и проявляется в виде стойкого сокращения – используется поясничная симпатэктомия. Этот вид оперативного лечения помогает уменьшить влияние симпатической нервной системы на мышечный слой сосудов, устраняя склонность к спазмам. Применяется крайне редко и является методом выбора только в крайних случаях, когда иные способы лечения не помогли.
Профилактика
Ангиопатия сосудов нижних конечностей – это патология, которую легче предупредить, чем потом избавляться от ее последствий. Профилактические меры включают в себя:
- Контроль уровня глюкозы крови. Этот пункт стоит на первом месте в связи с тем, что большая часть людей, страдающих от проявлений ангиопатии – это диабетики;
- Ранняя диагностика и терапия хронических заболеваний, способных привести к ангиопатии;
- Избегание переохлаждений;
- Дозированная физическая нагрузка;
- Отказ от вредных привычек;
- Исключение стрессовых ситуаций.
Ангиопатия – это не повод для паники. Однако при появлении первых симптомов необходимо в кратчайшие сроки обратиться к врачу.
Именно он разработает грамотную диагностическую тактику и на основании полученных данных назначит лечение.