Метаболическая кардиомиопатия (ранее миокардиодистрофия) – это заболевание не воспалительного характера, в основе развития которого лежит нарушение метаболизма и, как следствие, дистрофические процессы в миокарде и нарушение его функций (проводимости, возбудимости и сократимости).
Причины
В основе развития метаболической кардиомиопатии нельзя выделить какую-то одну причину, существует целый ряд факторов, которые скорее предрасполагают, чем непосредственно вызывают данную патологию. Эти факторы следующие:
- Интоксикация алкоголем;
- Дисбаланс в метаболизме жиров и белков;
- Патология эндокринной системы;
- Негативное влияние некоторых физических факторов: вибрация, шум, температура, радиация;
- Негативное влияние некоторых химических факторов: лекарства, промышленные токсины;
- Чрезмерная физическая нагрузка;
- Авитаминоз;
- Функциональные нарушения работы печени и почек;
- Инфекции;
- Анемия;
- Врожденные аномалии.
Механизм развития
Изменения, которые происходят при этой патологии, носят клеточный характер и увидеть их невооруженным глазом нельзя. Внутри кардиомиоцита происходят изменения клеточных структур, чаще всего это касается митохондрий и эндоплазматической сети. В одной и той же клетке сердца одновременно могут присутствовать как пораженные, так и совершенно нормальные структуры.
Примечательным является то, что если фактор, который вызвал заболевание, устранить, то клетки миокарда самостоятельно восстановятся.
Однако при продолжительном неблагоприятном воздействии этот процесс становится необратимым, функционирующая ткань заменяется соединительной тканью, и развивается кардиофиброз. Так как при миокардиофиброзе часть миокарда перестает сокращаться, другие кардиомиоциты, которые не повреждены, берут на себя двойную работу, результатом чего становится гипертрофия миокарда.
Стадии
Выделяют 3 стадии болезни в зависимости от его течения:
- Нейрофункциональная
Характеризуется отсутствием клинических проявлений либо наличием незначительных отклонений со стороны вегетативной системы.
- Обменно-структурная
На этой стадии появляются структурные изменения. Симптоматика начинает проявляться в виде недостаточности сократительной функции сердца. Выделяет 2 периода: компенсации и декомпенсации.
- Сердечная недостаточность
Наблюдаются серьезные отклонения в системе кровообращения.
Симптомы
Метаболическая кардиомиопатия – заболевание, которое не имеет каких-либо специфических проявлений.
Длительное время болезнь вообще может никак о себе не заявлять и протекать бессимптомно.
Поскольку в основе лежит нарушение в первую очередь сократительной функции миокарда при развитии кардиофиброза, то при прогрессировании заболевани на первый план выйдут симптомы, характерные для сердечной недостаточности: одышка, утомляемость и слабость, пастозность и отеки нижних конечностей, бледные и холодные кожные покровы и другие.
Нередким проявлением являются различные виды аритмий: по типу синусовой тахикардии, эксрасистолии, различных блокад.
Заболевание может также проявляться болевым синдромом, который чаще всего локализован в области верхушки сердца, реже – за грудиной.
Объективно при осмотре врач может выслушать шумы в области верхушки сердца или различные формы нарушения ритма, а перкуторно определить расширение границ относительной тупости сердца из-за гипертрофии миокарда желудочков.
Диагностика
К инструментальным методам диагностики кардиопатии относятся:
- ЭКГ
Наиболее простым и доступным является электрокардиограмма в 12 отведениях. Возможными признаками для метаболической кардиомиопатии будут следующие:
- косовосходящая депрессия сегмента (отрезка) ST;
- изменение формы и расположения относительно изолинии зубца Т: деформированный, сглаженный, сниженный или отрицательный;
- низковольтажная ЭКГ из-за нарушения сокращения миокарда;
- удлинение зубца Р из-за нарушения проводимости внутри предсердий;
- удлинение интервала Q—Т;
- расширение и деформация комплекса QRS в случае нарушения внутрижелудочковой проводимости;
- синусовая тахикардия;
- экстрасистолия.
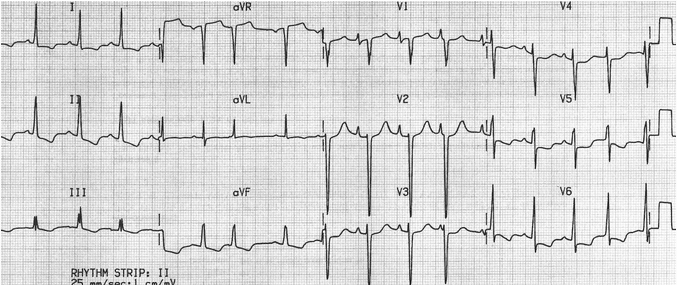
ЭКГ при метаболической кардиомиопатии
- УЗИ сердца
Изменения на эхокардиографии будут видны лишь на поздних этапах заболевания. Можно обнаружить:
- гипертрофию желудочков (симметричная);
- расширение полостей сердца;
- гипокинез отдельных зон миокарда;
- диастолическую дисфункцию миокарда за счет ригидности стенок;
- систолическую дисфункцию миокарда за счет развития фиброза;
- отек миокарда при гипотирозе.
- Нагрузочные тесты
- Холтеровское мониторирование
- МРТ
- Коронарография
Лечение
Такое заболевание, как метаболическая кардиомиопатия, требует комплексного подхода к лечению. Основные направления следующие:
- Устранение причинного фактора или лечение первичной патологии;
- Улучшение питания сердца;
- Нормализация обменных процессов в миокарде;
- Лечение последствий миокардиофиброза.

Полезная нагрузка — скандинавская ходьба с палками
Не медикаментозное лечение включает следующие мероприятия:
- Нормализация режима труда и отдыха
Подразумевается 8-часовой сон, сформированный режим дня.
- Дозированная физическая нагрузка
Отлично подойдет ежедневная пешая ходьба в умеренном темпе около 30 минут в день, плаванье, езда на велосипеде. Кроме того, можно посещать специальную лечебную физкультуру.
- Избегание общего переохлаждения или перегревания организма
Это может способствовать нормальному функционированию сердца, так как в противном случае из-за спазма сосудов и увеличения нагрузки на миокард оно будет испытывать перегрузку.
- Избегать стрессов
Это важно для того, чтобы исключить негативное влияние СНС (симпатической нервной системы) на миокард.
- Избавление от вредных привычек
Наиболее пагубно на миокард и сосуды влияет никотин. Рекомендуется также ограничить употребление алкогольных напитков.
- Массаж
Показан для улучшения крово- и лимфообращения, способствует уменьшению отечности тканей.
- Физиолечение
Можно использовать ванны хвойные, с морской солью и контрастный душ.
- Коррекция питания
Подразумевает увеличение употребления витаминов, продуктов, богатых содержанием калия и магния (курага, абрикосы, бананы), овощей и фруктов. Ограничения касаются употребления соли (менее 3 г в день), воды (до 1,5 литров), жирных и жареных продуктов, а также снижения общей калорийности диеты.
Для нормализации метаболизма в кардиомиоцитах используются такие группы препаратов:
- Аминокислоты
Являются строительным материалом для синтеза белков, ферментов. Наиболее важно использование незаменимых аминокислот, а именно: метионина, триптофана, валина, лизана, лейцина и других.
- Анаболические стероиды
Показаны для применения в комплексе с аминокислотами с целью ускорения обмена веществ. Препараты: нандронол, метандиенон.
- Калия хлорид, магния и калия аспарагинат
Целью этих препаратов является восстановление дефицита калия и магнии в клетках миокарда при прогрессировании заболевания, тем самым способствуя нормализации таких функций сердца, как возбудимость и проводимость.
- Калия/магния оротат
Необходим для переработки нуклеиновых кислот и протеинов.
- Антиоксиданты
Данные средства нужны, чтобы увеличить энергетическое обеспечение для улучшения функции сокращения миокарда. Препараты являются витаминами: витамин С, никотиновая кислота, токоферола ацетат.
- Метаболические препараты
К ним относятся триметазидин, милдронат. Они способствуют увеличению поступления кислорода в кардиомиоциты, стимулируют обмен веществ и препятствуют накоплению продуктов обмена.
- Бета-адреноблокаторы
Целесообразны при наличии сердечной недостаточности и развитии стойкой синусовой тахикардии. Урежают частоту сердечных сокращений, уменьшают болевые ощущения в сердце, снижают нагрузку на него.