Острый инфаркт миокарда никогда не проходит бесследно: одним из поздних осложнений является постинфарктный синдром Дресслера, в основе которого лежит аутоиммунная реакция на погибшие клетки сердечной мышцы. Для болезни характерны типичные проявления, обусловленные поражением сердечной сумки, плевральной полости, легких и суставов. К оптимальным и наиболее информативным методам диагностики относятся эхокардиография, рентген груди и МРТ. Лечение синдрома предполагает курсовую лекарственную терапию и коррекция образа жизни. Риск рецидивирования заболевания высок, но при этом прогноз для здоровья и жизни благоприятен.
Причины аутоиммунной реакции
Разрушение, некроз и гибель кардиомиоцитов, возникающее при любом варианте инфаркта миокарда, приводит к попаданию в кровь большого количества биологически активных веществ. Иммунитет ответит на это специфическими реакциями защиты, часть из которых могут стать основой для синдрома Дресслера. Чаще всего патологический аутоиммунный процесс в организме человека запускают следующие состояния и заболевания: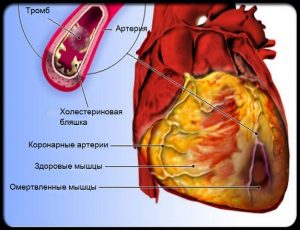
- крупноочаговый инфаркт миокарда с большими очагами некроза в сердечной мышце;
- оперативное вмешательство на сердце;
- реконструктивная хирургия клапанов;
- травматическое повреждение перикарда.
Любое нарушение целостности миокарда и перикарда может спровоцировать иммунную реакцию, но обычно постинфарктный синдром появляется у людей с исходно имеющейся аутоиммунной патологией: на фоне ревматизма, склеродермии, при системной красной волчанке и миозите вероятность появления типичной симптоматики наиболее высока.
Формы постинфарктного осложнения
Через 2-6 недель после первичного эпизода инфаркта возможно возникновение постинфарктного аутоиммунного синдрома, который проявляется классической триадой:
- перикардит;
- плеврит;
- пневмонит.
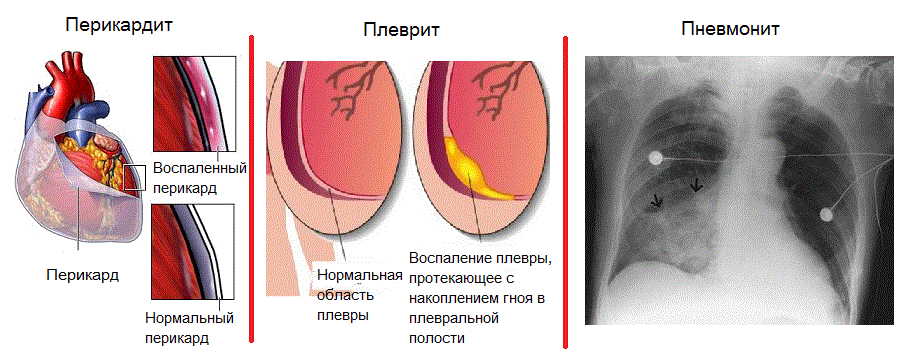
Обязательным условием для постановки диагноза синдрома Дресслера является наличие неинфекционного перикардита. В зависимости от сочетания признаков патологии сердечно-легочной системы выделяют следующие формы болезни:
- перикардиально-плевральная;
- перикардиально-легочная;
- сочетанное поражение перикарда, плевры и легких;
- атипичные формы (суставная, кожная, перитонеальная, перикардиально-плечевая).
Возможен вариант малосимптомного течения заболевания, когда никаких проявлений, кроме постоянно субфебрильной температуры и незначительных давящих болей в груди, не возникает.
Основные симптомы патологии
После перенесенного инфаркта все симптомы, указывающие на ишемию миокарда, воспринимаются, как реальная опасность повторного приступа. Ранний признак аутоиммунного перикардита – боли в левой части груди, для которых характерны:
- постоянство с приступами длительностью около 40 минут;
- по интенсивности – не выраженные и не острые;
- усиливающиеся при дыхании, на высоте вдоха и при кашле;
- отдающие в левую часть тела (шея, плечо, рука);
- отсутствие эффекта от нитроглицерина.
Кроме болевого синдрома, появляются следующие жалобы:
- температурная реакция в виде умеренного повышения до 37,5°C;
- ухудшение дыхания по типу одышки;
- медленно нарастающая слабость.
Жалобы и внешние проявления настораживают больного человека, опасающегося повторения инфаркта. При обращении за медицинской помощью, врач проведет комплексное обследование, чтобы не пропустить рецидив острой ишемии миокарда. Желательно выполнить все диагностические обследования в кардиологии, чтобы точно оценить состояние сердца и начать эффективную лекарственную терапию.
Методы выявления синдрома
Аускультация
На первом этапе диагностики при аускультации врач может без особых затруднений обнаружить плевральный шум, но только при отсутствии воспалительной жидкости между листками плевры. На ЭКГ не будет типичных изменений, но проведение электрокардиографического исследования необходимо для исключения острого приступа инфаркта. В общеклиническом анализе крови можно увидеть типичные признаки воспалительной реакции. Точная диагностика возможна после проведения следующих исследований:
- эхокардиография (изменение толщины сердечной сумки, изменение подвижности и накопление воспалительной жидкости);
- рентген грудной клетки (плевральные и легочные изменения, увеличение размеров сердца);
- магнитно-резонансная томография проводится при сомнении в диагнозе (объемные снимки помогут комплексно оценить состояние сердечно-легочного комплекса).
При необходимости и при атипичных вариантах патологии потребуется консультация узких специалистов – пульмонолога, дерматолога, артролога и хирурга. Необходимо точно и максимально быстро выяснить причину осложненного течения постинфарктного периода, чтобы облегчить состояние и улучшить качество жизни больного человека.
Тактика терапии
Лечение синдрома Дресслера проводится с учетом формы патологии и выраженности симптомов. Оптимально все лечебные мероприятия при первичном эпизоде болезни проводить в больнице.
Применение лекарственных средств
На первом этапе следует использовать медикаментозную терапию (подбор препаратов проводится под постоянным врачебным контролем в условиях кардиологического стационара). 
В схему лечения входят:
- негормональные противовоспалительные средства (НПВС), которые успокаивают боль и снижают выраженность воспаления;
- глюкокортикоиды помогают справиться с прогрессирующим аутоиммунным процессом;
- симптоматические кардиальные средства, которые улучшают функцию сердца;
- хирургическое вмешательство в виде плевральной пункции проводится при скоплении жидкости межплевральной полости.
После нормализации температуры и исчезновения болей продолжать лечение можно в поликлинике. Кроме лекарственной терапии и регулярного контроля у врача-кардиолога, необходимо соблюдать профилактические рекомендации врача.
Образ жизни
Предотвратить ухудшение постинфарктного синдрома помогут следующие советы специалиста:
- необходимо полностью отказаться от курения;
- в питании следует отдавать предпочтение фруктам и овощам, рыбе и морепродуктам, отказавшись в рационе от большого количества жиров и углеводов;
- обязательно нужно снизить соль в пище до минимальных количеств;
- надо максимально рано после возвращения из стационара начинать использовать упражнения лечебной гимнастики (желательно, вначале под контролем инструктора ЛФК).
Ранняя активизация в больнице и при лечении в поликлинике помогут пациенту значительно быстрее вернуться к привычному ритму жизни, а правильное пищевое поведение и отказ от вредных привычек станут лучшей профилактикой рецидива болезни.
Риск осложнений
Аутоиммунный воспалительный процесс в сердечно-легочной системе может стать основой для следующих осложнений:
- ухудшение суставной патологии (артрит, артроз);
- аутоиммунное поражение сосудов (васкулит);
- болезни почек (гломерулонефрит, почечная недостаточность);
- сердечная недостаточность на фоне застойного перикардита;
- дыхательная недостаточность при воспалении легких и плевры.
При своевременном выявлении и лечении постинфарктного аутоиммунного синдрома риск осложнений минимален. Прогноз для общего здоровья во многом зависит от функционального состояния миокарда и выраженности аутоиммунных реакций, но при правильном подходе к образу жизни на фоне профилактической терапии можно не бояться резкого ухудшения и возникновения смертельно опасных состояний.