Симптоматическая артериальная гипертензия (вторичная) являет собой подъем давления, связанный с патологией различных органов, систем, осуществляющих деятельное участие в его регулировке. Данным недугом страдает 5-15 % пациентов от заболевших гипертензией, и свыше 30% от всего взрослого населения планеты. Симптоматическая гипертензия – не является отдельным заболеванием, а лишь симптомом иной болезни организма. Она сопровождает порядка 50 недугов, проходящих с повышенным давлением.
Классификация
Существуют следующие классификации СГ:
- Систолическая гипертензия, наблюдаются при брадикардии, аортальной недостаточности и атеросклерозе, а также при нейроциркуляторной дистонии, гипертиреозе.
- Систолодиастолическая гипертензия:
- эндокринная: синдром Конна, феохромоцитома, синдром Кушинга;
- ренальная: паренхиматозная, а также реноваскулярная;
- при введении медикаментов: противозачаточные средства, глюкокордикоиды;
- при заболеваниях ЦНС: воспаления, сотрясения, опухоли мозга, диэнцефальный синдром, различные воспалительные болезни мозга;
- при иных заболеваниях: эритремия, сужение аорты.
Формы
Формы вторичной артериальной гипертензии классифицируются в зависимости от факторов появления: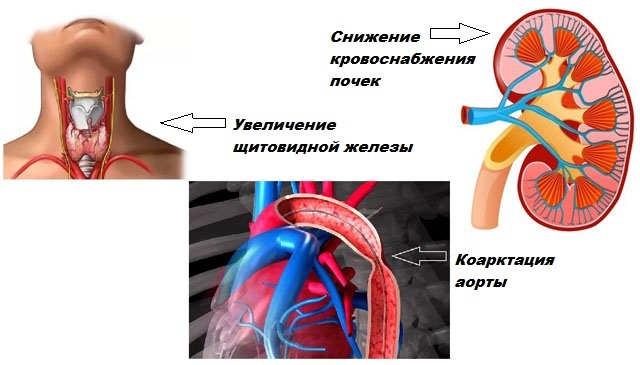
- Почечная (реноваскулярная) гипертензия. В случаях, когда почки получают меньше крови (к примеру, при сужении почечной артерии), начинается выработка элементов, увеличивающих АД. Сжатие почечной артерии может возникнуть вследствие тромба, атеросклероза брюшной аорты, воспалений, гематом, опухолей, травм, давящих на ее стенку. Недуг возможен при врожденной дисплазии артерий, когда они уменьшены с рождения. Также к почечной гипертензии приводят болезни – пиелонефрит, амилоидоз почек, гломерулонефрит, при которых прогресс болезни, напрямую зависит от течения болезни почек. Диагностика проходит при изучении артерий контрастным веществом (ангиография);
- Механическая гипертензия (гемодинамическая). Считается симптомом следующих заболеваний: недостаточность работы аортального клапана и сердца в целом, сужение просвета аорты (коарктация). Диагностика проходит при изучении аорты контрастным веществом;
- Токсическая гипертензия (спиртная). Появляется, как признак отравления организма токсическими элементами (спиртным);
- Эндокринная гипертензия. Являет собой симптом болезней эндокринной системы: тиреотоксикоз, феохромоцитома, гиперпаратиреоз, синдром Конна (первичный гиперальдестерониз), гипертиреоз, синдром Кушинга. Эндокринную артериальную гипертензию диагностируют с помощью УЗИ, МРТ, ангиографии;
- Нейрогенная гипертензия. Является симптомом болезней ЦНС, опухоли головного мозга, подъема внутричерепного давления, инсульта, тромбоза, травм головы;
- Лекарственная гипертензия (ятрогенная). Появляется после употребления не связанных с давлением медикаментов: стимуляторов работы нервной системы, контрацептивов, отдельных противовоспалительных лекарств (нестероидных, стероидных), эфедрина.
Чаще врачам приходится иметь дело с эндокринными, почечными, механическими и нейрогенными формами заболевания.
Степени тяжести
Доктора различают симптоматическую гипертонию по степеням тяжести:
- Транзиторная гипертония – незначительное увеличение АД, признаки проблем с глазным дном и левым желудочком не классифицируются, поражения органов-мишеней отсутствуют. Транзиторная артериальная гипертензия после 5-ти лет своевременно начатой терапии отступает. Ее может вызвать обыкновенный сильный стресс, малоподвижность, переизбыток соли в рационе, лишний вес или даже вредные привычки. При отсутствии лечения транзиторная артериальная гипертензия постепенно трансформируется в лабильную, стабильную или злокачественную. Если своевременно обнаружить транзиторную гипертензию, можно избежать значительного последующего ухудшения здоровья;
- Лабильная – непостоянное увеличение АД, которое понижается только медикаментами. Увеличение левого желудочка, уменьшение сосудов сетчатки проявляются слабо. Лабильная АГ начинается при показателях 140/90 мм. рт. ст. Данный вид АД опасен резкими скачками. Иногда достаточно сверх меры употреблять кофе, чтобы спровоцировать быстрое появление проблем с давлением;
- Стабильная – стабильно-возрастающее АД, с незначительным увеличением миокарда и патологией сосудов глазного дна, нередко с высокой активностью секреции ренина. Грань между стабильной и злокачественной гипертонией иногда проходит быстро и незаметно;
- Злокачественная степень – резкое увеличение АД (до показателей 220/130) в сочетании с ретинопатией и артериолонекрозом, плохо поддается контролю антигипертензивными медикаментами. Последствия – тяжелые патологии органов, возможны инсульт, инфаркт.
Причины
Первичная и вторичная гипертензии схожи, основное отличие вторичной – это наличие болезни, которая провоцирует увеличение АД. Поэтому к причинам появления СГ относят:
- Недуги почек, мочевыводящих путей, артерий почек: дистопия, патология подвижной почки, атеросклероз, интерстициальный нефрит, злокачественные опухоли, пиелонефрит, поликистозпочек, гломерулоскероз диабетический, аномалии артерий почек;
- Недуги аорты, крупных сосудов, сердца (кардиоваскулярные недуги): обретенные либо врожденные сердечные пороки и аортальные поражения, застойная недостаточность функционирования сердечной мышцы, стенозирующие поражения позвоночных, либо сонных артерий;
- Болезни эндокринной системы: феохро-бластома, акромегалия, альдостерома, токсический диффузный зоб, феохромоцитома, кортикостерома;
- Заболевания ЦНС: ишемические очаговые поражения, энцефалит, опухоли мозга.
В отдельных случаях причиной болезни может послужить прием амфетаминов, антидепрессантов (трициклических), гормональных контрацептивов (эстрогенов). Также ее могут спровоцировать: злоупотребление спиртным, гиперкальцемия, нервно-психические потрясения, аллергия, синдром апноэ, гестоз при беременности, гормональный сбой, вертеброгенная цервикокраниалгия, и синдромы, инициирующие подъем давления (Бьорка, Лиддла, Барре-Массона, Гордона).
В зоне повышенного риска находятся лица, имеющие: генетическую предрасположенность, вредные привычки, атеросклероз, онкологию, беременность, сахарный диабет, дефицит витаминов, психологический стресс, избыток натрия, гиподинамию.
Проявление и методы диагностики
 Заболевание проявляется соответственными симптомами:
Заболевание проявляется соответственными симптомами:
- пульсацией в районе висков и затылка;
- носовым кровотечением;
- затруднением пространственной ориентации;
- понижением концентрация внимания;
- головокружением;
- повышенной утомляемостью;
- болью в груди;
- шумом в ушах;
- ухудшением зрения;
- головной болью.
Клиническое проявление СГ выражается симптоматикой основного заболевания. Существуют некоторые основные признаки, по которым можно установить вторичную, а не первичную гипертензию:
- лица старше 60 лет и младше 20 лет наиболее подвержены заболеванию;
- начало болезни тяжелое, стремительное;
- устойчивое повышение АД, особенно диастолического;
- отсутствие реакции на стандартное медикаментозное лечение гипертонии;
- наличие у пациента 1-го или нескольких заболеваний аорты, почек, сердца, ЦНС, сосудов, эндокринных нарушений.
 Диагностика требует огромного спектра лабораторно-инструментальных обследований, ввиду широкого диапазона перечня возможных заболеваний, приводящих к СГ. Кровь, сданная в лаборатории (биохимический, клинический анализ) поможет выявить воспаления в организме пациента, и нарушения работы органов. Анализ мочи проконтролирует работу почек, и выявит вещества, нахождение которых является дисфункцией организма.
Диагностика требует огромного спектра лабораторно-инструментальных обследований, ввиду широкого диапазона перечня возможных заболеваний, приводящих к СГ. Кровь, сданная в лаборатории (биохимический, клинический анализ) поможет выявить воспаления в организме пациента, и нарушения работы органов. Анализ мочи проконтролирует работу почек, и выявит вещества, нахождение которых является дисфункцией организма.
Инструментальная диагностика предполагает использование ЭКГ (укажет отклонения в работе сердца), УЗИ органов-мишеней, МРТ и КТ (даст подробную информацию о функционировании внутренних органов, выявит их патологию), а также внутривенная урография, ангиография и контрастная рентгенография сосудов.
При выявленных отклонениях возможны назначения дополнительных обследований: УЗИ мозговых сосудов, изотопная ренография, реоэнцефалография, селективная флебография надпочечников, анализ суточной мочи для выявления калия и натрия, кровь для контроля уровня ренина и ангиотензина.
Лечение
Сложность лечения СГ заключается в первоочередном излечении от недуга, вызвавшего подъем давления. Лечение, направленное лишь на снижение АД, не принесет необходимого результата. Как правило, терапия комплексная, продолжительная, направленная одновременно на основной недуг и на повышенное АД.
Некоторых пациентов ожидает отказ от курения, снижение веса, и даже гимнастика мышц языка и глотки. Терапия подбирается в каждом клиническом случае персонально, с основной целью – стойкое понижение давления. Прогноз лечения напрямую зависит от тяжести главного недуга.
Лечение может быть хирургическим и медикаментозным. Хирургическое вмешательство используют при лечении опухолей почек, мозга, желез внутренней секреции, при пороках сердца. Если нарушение нельзя ликвидировать с помощью хирургии, то больному, как и в не хирургических случаях, назначают лечение медикаментами.
Если недуг связан с почками – проводят противовоспалительную, антибактериальную терапию. Щитовидная железа требует коррекции таблетками гормонального фона. Как правило, при гормональных нарушениях требуется пожизненное лечение особыми препаратами (антагонисты гормонов, которых в избытке).
Вместе с лечением главного недуга проводят антигипертензивную терапию, которая включает в себя схему препаратов, применяемую также и при эссенциальной гипертензии:
- ингибиторы АПФ (инворил, периндоприл, эналаприл, каптоприл);
- мочегонные средства (верошпирон, гипотиазид, идапамид, фуросемид, урегит);
- блокаторы рецепторов ангиотензина-2 (конвериум, микардис, апровель, лосартан);
- бета-блокаторы (бисопролол, небикард, атенолол, дилатренд);
- кальциевые антагонисты (леркармен, дилтиазем, нифеделин, амлодипин);
- седативные препараты (валерьяна, корвалол, пустырник, диазепам);
- периферические вазодилататоры (гидралазин, нитропруссид, молсидомин, диазоксид).
После лечения следует соблюдать профилактические мероприятия. Профилактика должна включать в себя меры для устранения факторов риска появления рецидива болезни, вызывающей подъем АД, и регулярный медицинский осмотр. Не лишним будет изменить образ жизни, снизить вес, избегать психоэмоциональных ситуаций, сократить употребление соли.