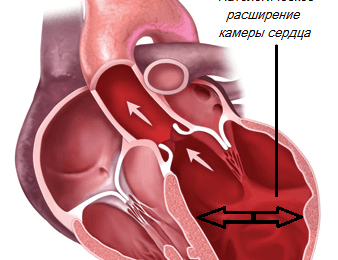
Патологическое состояние сердечной мышцы, проявляющееся увеличением полостей сердца, нарушением систолической функции и развитием застойной сердечной недостаточности, является одной из частых причин для хирургического вмешательства. Для формулировки диагноза дилатационная кардиомиопатия прогноз неблагоприятен: заболевание характеризуется неумолимым ухудшением состояния вне зависимости от проводимой терапии. Поэтому оптимальным выходом из смертельно опасной ситуации является трансплантация сердца. Причины кардиальной патологии связаны с наследственными и вирусными факторами. В диагностике предпочтение отдается эхокардиографии, а лечение направлено на снижение выраженности сердечной недостаточности.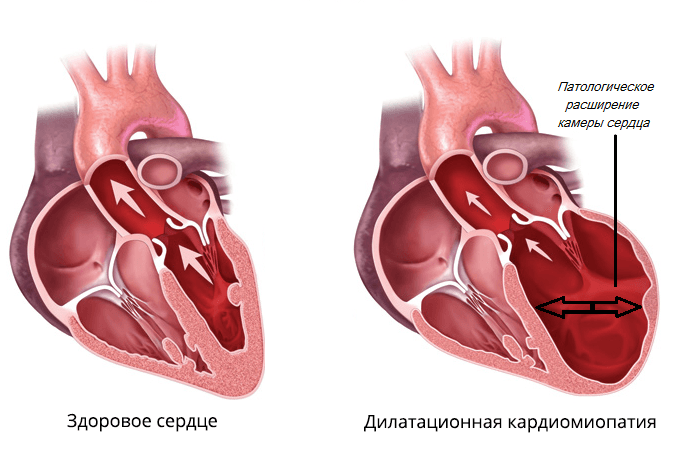
Причины застойного расширения камер сердца
Ответ на вопрос, что такое дилатация, прост: увеличение и патологическое расширение одной или всех полостей миокарда, приводящее к значительному нарушению сократительной функции сердца. Почти в половине всех случаев (40%) дилатационной кардиомиопатии (ДКМП) выяснить главный причинный фактор невозможно. В остальных случаях патологическое расширение полости левого предсердия (лп) и желудочка обусловлено следующими факторами:
- наследственной предрасположенностью к болезни;
- генно-хромосомными мутациями;
- болезнями сердца (миокардит);
- вирусной инфекцией;
- гормональным и обменным дисбалансом;
- аутоиммунными нарушениями;
- токсическим влиянием ядов, лекарственных средств и алкоголя.
Для дилатационной кардиомиопатии характерно патологическое изменение в генах, которые обеспечивают нормальную и правильную сократимость кардиомиоцитов (клеток сердечной мышцы). Хромосомные аномалии приводят к ухудшению работы сердца: гипертрофия сердечной мышцы на первом этапе болезни помогает справиться с нарастающей застойной сердечной недостаточностью. Но даже при своевременной диагностике и на фоне курсового лечения компенсаторные механизмы не справляются. Дилатация левого предсердия распространяется на желудочек, постепенно сердце, имеющее в норме эллипсоидный вид, принимает сферическую форму. Обычно в этой ситуации при обследовании врач обнаружит, что имеется застойная дилатация обоих предсердий и желудочков.
Варианты патологии
В зависимости от предполагаемой причины выделяют следующие виды застойных кардиальных миопатий:
- Идиопатическая, когда выяснить причину невозможно;
- Семейная, которая обусловлена наследственными и генетическими факторами;
- Вирусная, при которой обнаружены типичные микробы (грипп, герпес, цитомегаловирус, вирус Коксаки);
- Аутоиммунная, связанная с ревматическим поражением или системной патологией;
- Дисметаболическая, обусловленная эндокринными болезнями и обменными нарушениями;
- Токсическая, возникающая на фоне отравления или алкогольной интоксикации.
Врач знает, что такое дилатационная кардиомиопатия, каковы проявления болезни и чем грозит прогрессирующее увеличение сердца. Лечебная тактика во многом зависит от возраста пациента, симптоматики и темпов развития сердечной недостаточности. Важное условие терапии – своевременное обращение к специалисту при первых проявлениях заболевания.
Симптоматика заболевания
Дилатация левого предсердия становится причиной левожелудочковой недостаточности, при которой возникают первые симптомы болезни:
- одышка на фоне привычной физической нагрузки;
- постепенно нарастающая слабость;
- быстрая утомляемость;
- кашель без признаков воспаления бронхо-легочной системы;
- бледность кожных покровов;
- частые эпизоды головокружения со склонностью к обморокам.
Усугубление сердечной недостаточности приводит к стремительному ухудшению состояния и появлению следующих признаков:
- одышка в неподвижном состоянии;
- кардиальные боли;
- изменения ритма (экстрасистолия, различные виды блокад и аритмий);
- частые приступы удушья;
- выраженная отечность конечностей и тела;
- скопление жидкости в животе (асцит);
- проблемы с мочевыделительной системой;
- проявления энцефалопатии, обусловленной нарушением кровотока в головном мозгу (проблемы с памятью и вниманием, нарушения сна, психоэмоциональные изменения).
Чем больше симптомов и тяжелее состояние пациента, тем хуже прогноз. Когда на фоне увеличения левых отделов сердца возникает дилатация правого предсердия и желудочка, прогрессирующая сердечная недостаточность может стать причиной смертельно опасных осложнений — анасарки (тотальный отек всего организма) и отека легкого.
Диагностические исследования
Бессимптомная и умеренная дилатация предсердий определяется на УЗИ сердца случайно, когда человек с профилактической целью проходит медицинское обследование.
При возникновении симптомов и основных проявлений болезни, указывающих на наличие сердечной недостаточности, причину надо выявить максимально быстро. При проведении электрокардиографии никаких специфических признаков нет: врач на ЭКГ может обнаружить различные варианты блокад и аритмий, возникших вторично на фоне основной патологии.
При рентгенографии грудной клетки можно увидеть изменение размеров сердца. Определение кардиомегалии на снимках является показанием для проведения эхокардиографии и допплерометрии. При ультразвуковом сканировании врач может оценить следующие показатели:
- величину предсердий и желудочков;
- степень увеличения внутрисердечного давления;
- нарушения функций в систолу и диастолу;
- выявить пристеночные тромбы.
В сложных и сомнительных случаях необходимо сделать контрастное МР исследование, позволяющее по объемным и послойным снимкам точно измерить размеры каждой камеры и оценить прогноз для работы застойного сердца.
Принципы лечения
Лечение застойной дилатационной кардиомиопатии предполагает решение следующих задач:
- предотвращение быстрого прогрессирования сердечной недостаточности;
- снижение количества симптомов;
- повышение качества жизни больного человека;
- профилактика смертельно опасных осложнений;
- подготовка к трансплантации сердца.
Консервативная медикаментозная терапия кардиомиопатии помогает создать благоприятные условия для работы сердечной мышцы, улучшить дыхательную функцию и снизить вероятность выраженных отеков. Коррекция сердечной недостаточности проводится в условиях больницы. По мере улучшения состояния и при правильном подборе лекарственной терапии возможно продолжение симптоматического лечения в поликлинике. Комплексная терапия включает следующие группы препаратов:
- сердечные гликозиды;
- гипотензивные средства;
- лекарства, улучшающие работу сердца;
- противоаритмические средства;
- препараты для профилактики тромбоэмболии.
Никакие лекарственные средства неспособны полностью вылечить дилатационную кардиомиопатию, поэтому единственным вариантом эффективной терапии является хирургическое вмешательство по трансплантации сердца. Благоприятный исход операции возможен у людей моложе 60 лет при отсутствии аутоиммунных и системных болезней.
Дилатация полостей сердца в беременных и детей
Беременность и кардиомегалия несовместимы: категорически недопустимо продолжать вынашивание плода при застойной болезни сердца. Причина для этого проста – при дилатационной кардиомиопатии у беременных неумолимо и быстро увеличивается нагрузка на сердечную мышцу, что может стать причиной смерти будущей матери и малыша.
Дилатационная кардиомиопатия у детей обнаруживается на фоне врожденных пороков и хромосомных аномалий. При идиопатическом варианте заболевания смерть младенца наступает через полгода после рождения. На первых этапах болезни возможно применение лекарств, но, учитывая негативный прогноз, оптимальный вид терапии – хирургический.
Осложнения
Основная опасность для жизни состоит в невозможности полностью восстановить функции сердца. Любое лечение помогает снизить выраженность симптомов, но кардинально не влияет на работу увеличенных камер и перерастянутой сердечной мышцы. К наиболее опасным видам осложнений относятся:
- прогрессирующая застойная сердечная недостаточность;
- тромбоэмболия сердца и крупных сосудов;
- полная блокада;
- трепетание предсердий;
- фибрилляция желудочков;
- внезапная остановка сердца.
Риск неожиданной гибели достаточно высок, но на фоне тяжелой степени сердечной недостаточности или при отказе от симптоматической терапии. Незначительный или умеренный вариант расширения полости левого предсердия является существенным фактором риска и требует обязательной терапии, но не приводит к внезапной смерти.
Прогноз для жизни неблагоприятен: при обнаружении застойной кардиомиопатии 3-х летняя выживаемость не превышает 5%. После трансплантации сердца шансы резко повышаются (3 и более года живут 70% пациентов).