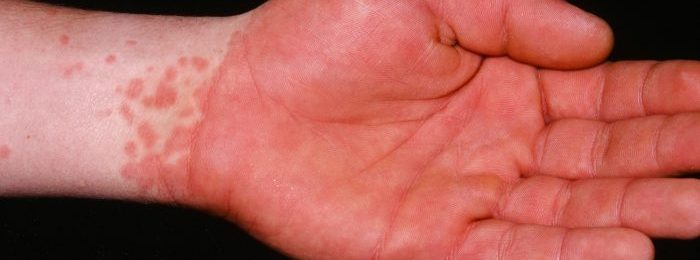
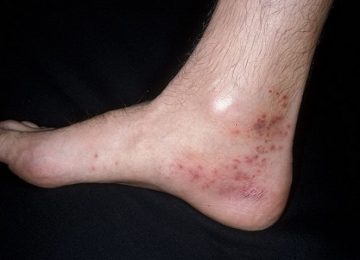
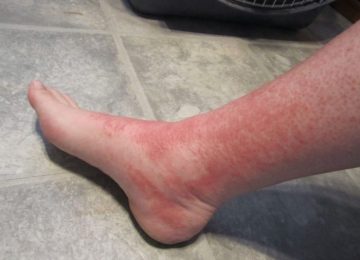
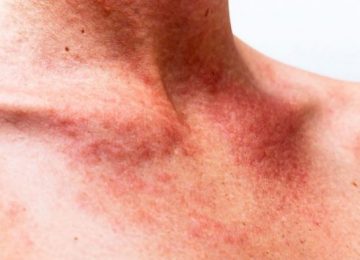
Одной из внезапных и при этом неизученных детских патологий является болезнь Кавасаки. Синдром характеризуется остротой течения, поражением мелких и средних сосудов, лихорадочным состоянием и даже в некоторых случаях разрывами стенок сосудов.
Если патологию запустить и лечением не заниматься, то у пациента возникает генерализованный васкулит. В основном страдают болезнью Кавасаки дети в возрасте от 1 до 6 лет. Взрослые исключены из списка потенциальных пациентов. Код болезни по МКБ-10 — M30.3.
Немного о патологии
Синдром Кавасаки имеет свое название по открывшему его педиатру из Японии — Кавасаки. Изначально предполагалось, что патология имеет вялое течение и легкий характер. Но уже в 1965 году выявили один случай тяжелого течения болезни. На сегодняшний день синдром Кавасаки является причиной приобретенных сердечных патологий у ребенка.
Важно: другое название патологии — узелковый периартериит или генерализованный васкулит. Если болезнь не лечить, то у пациента развиваются серьезные осложнения.
Механизм развития болезни Кавасаки
Патогенез развития синдрома выглядит так:
- В организме маленького пациента по невыявленным причинам развивается ускоренный рост антител к клеткам эндотелия (составляющие сосудистых клеток).
- Формируется реакция иммунитета на антитела.
- Происходит воспаление медии (средней оболочки сосуда) и отмирание ее клеток.
- Развивается разрушение мембраны сосуда.
- Формируется его расширение (аневризма).
Таким образом, болезнь не считается инфекцией и не заразна. При отсутствии должного лечения у пациента развивается фиброз стенок средних сосудов. Далее их стенки сужаются и случается разрыв элементов кровеносной системы.
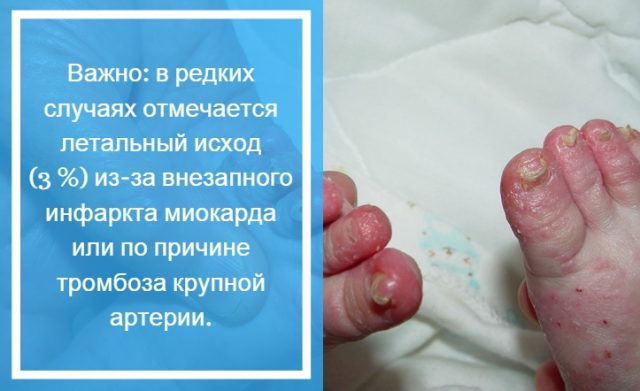
Важно: в редких случаях отмечается летальный исход (3 %) из-за внезапного инфаркта миокарда или по причине тромбоза крупной артерии.
Причины развития болезни Кавасаки
По сегодняшний день точная причина развития патологии не выявлена. Однако есть предположение, что старт развитию синдрома дают антигены стафилококка или стрептококка. Они провоцируют повышенную выработку Т-лимфоцитов. От этого и начинается специфическая реакция иммунитета. То есть частые ангины и другие инфекции вполне могут дать старт болезни.
Симптомы патологии
Клиническая картина патологии специфична. Признаки болезни делятся по периодам развития:
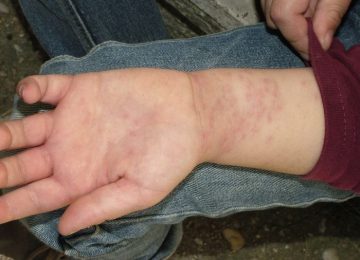
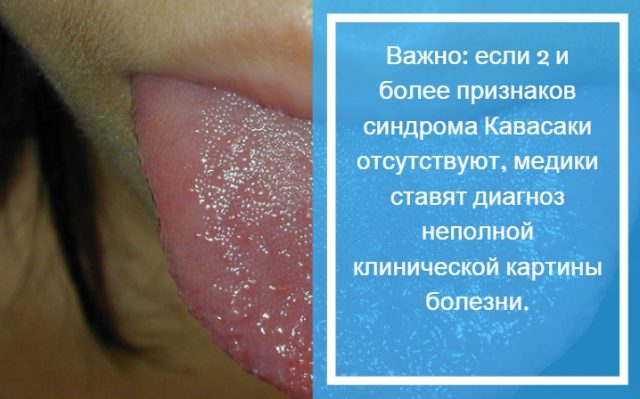
- Острый период. Длительность от 7 до 10 дней. У малыша резко поднимается температура в пределах 39–40 градусов без видимых причин. Держится температура долго. И чем дольше, тем хуже прогноз. Параллельно у ребенка увеличиваются шейные лимфоузлы. Налицо признаки интоксикации — головная боль, рвота, тошнота. Страдают слизистые оболочки. Чаще в виде конъюнктивита. Отмечается покраснение слизистой рта. На губах формируются мелкие кровоточащие трещинки. Меняются цвет языка и миндалин на малиновый. Миндалины увеличены.
- Подострый период. Длится до 3–5 недель. Формируется мелкая сыпь по типу скарлатиновой или кореподобной. Сыпь локализуется в паху, на конечностях, по телу. Происходит огрубение кожи в местах высыпаний. Отекают конечности. Движение ими становится болезненным. При этом сыпь проходит через неделю от начала появления. А уплотнение кожи сохраняется длительно (до 4–5 недель).
- Период выздоровления. Тянется до 2 и чуть более лет. Постепенно сходят на нет все признаки и симптомы патологии. Пациент не может до сих пор выполнять привычные ранее физические нагрузки по причине развившихся из-за болезни патологий сердца. Чаще формируются тахикардия, аритмия, миокардит и пр.
Диагноз
Чтобы диагностировать именно синдром Кавасаки, необходимо провести дифференциальную диагностику по признакам. В пользу патологии свидетельствуют такие реакции со стороны организма пациента в течение 5 дней подряд:
- наличие изменений слизистых рта (покраснение, трещинки, увеличение миндалин);
- резко развившийся и при этом стойкий конъюнктивит;
- высыпания и уплотнение кожи на конечностях;
- шелушение кожи на пальцах рук/ног;
- сыпь по телу без корочек или водянистого содержимого;
- увеличение лимфоузлов шеи.
Важно: если 2 и более признаков синдрома Кавасаки отсутствуют, медики ставят диагноз неполной клинической картины болезни.
Лечение
Лечением патологии занимается врач-ревматолог. При образовавшихся патологиях сердца подключается и врач-кардиолог. Как таковой радикальной методики лечения болезни не существует. Основная цель терапии — снижение риска развития аневризмы сосудов. Таким образом удается избежать летального исхода. Для снятия признаков патологии и снижения иммунной реакции используют такие препараты:
- Аспирин в высоких дозах. Укрепляет стенки сосудов и разжижает кровь. Препятствует образованию тромбов. Но при использовании аспирина следует убедиться в вакцинации больного от ветрянки и гриппа. В противном случае высок риск развития синдрома Рея.
- Иммуноглобулины. Поддерживают иммунитет посредством выявления и дальнейшего уничтожения чужеродных клеток.
- Кортикостероиды. Назначают в том случае, если нестероидные противовоспалительные препараты и иммуноглобулин не дали ожидаемого результата. Здесь стоит быть осторожными, поскольку есть риск спровоцировать аневризму коронарной артерии.
Помимо лечения медикаментами пациенту проводят плазмаферез (механическую очистку крови с помощью специального мембранного аппарата).
Прогноз и осложнения
Как правило, прогноз для пациентов с болезнью Кавасаки благоприятен при условии своевременно начатого лечения. Если же терапия отсутствует, то у маленьких больных формируется аневризма сосудов. Особенно у младенцев до года. Самыми распространенными осложнениями синдрома Кавасаки являются:
- Нарушения работы сердечно-сосудистой системы. В частности, развивается миокардит, вульвит, сердечная недостаточность, инфаркт миокарда и др.
- Расстройства органов ЖКТ в виде диареи или водянки желчного пузыря.
- Проблемы с суставами — артрит.
- Менингит асептический.
- Отит.
- Гангрена периферическая.
Как таковых мер профилактики заболевания нет. Основная рекомендация медиков заключается в том, чтобы вовремя обратиться за специализированной помощью при обнаружении признаков болезни. В противном случае время теряется не в пользу пациента. Категорически запрещено предпринимать какие-либо самостоятельные действия по оказанию помощи больному. Нельзя использовать антигистамины, всяческие народные методы лечения и пр. Для скорого выздоровления нужно четко следовать рекомендациям врача. Только в этом случае благоприятный прогноз пациенту обеспечен.