После перенесенного инфаркта миокарда всегда бывают осложнения, которые возникают в разные сроки и могут стать причиной опасных состояний. Постинфарктный кардиосклероз, как исход ИБС, приводит к застойной сердечной недостаточности с высоким риском внезапной смерти.
Заболевание прогрессирует медленно, проявляясь симптомами нарушения кровообращения и аритмией. Основой диагностики является ЭКГ и эхокардиография, а терапия предполагает применение медикаментозных и хирургических методов лечения.
Прогноз для жизни неблагоприятен, потому что невозможно предотвратить склеротические изменения в сердечной мышце.
Виды постинфарктного кардиосклероза
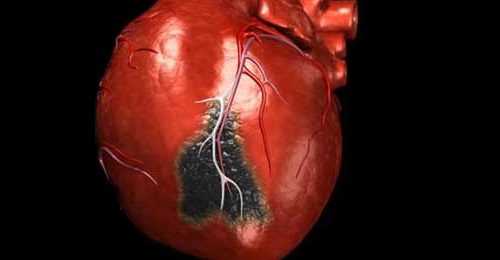
Ишемическая болезнь сердца и острый приступ с формированием очага инфаркта обязательно приводит к патологическим изменениям в сердце. Особенно быстро возникают и наиболее выражено проявляются фиброзные и склеротические поражения у людей пожилого возраста.
Сначала в месте острого нарушения кровотока в сердце возникает очаг миомаляции (расплавление и некроз гладкомышечной ткани). Затем к 2-4 месяцу послеинфарктного периода полностью формируется рубцовая ткань. Участки кардиального склероза и фиброза неспособны сокращаться и проводить импульсы, что становится основной причиной сердечной патологии.
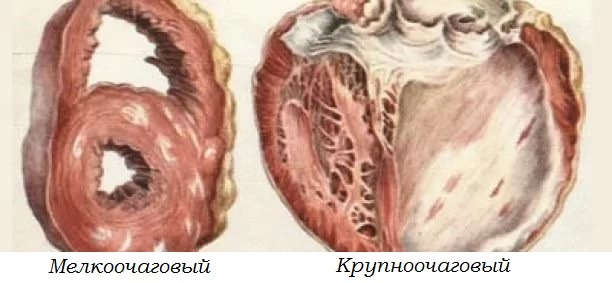
К типичным формам болезни относят:
- мелкоочаговый;
- крупноочаговый.
 Основным проявлением осложненного течения заболевания является застойная сердечная недостаточность, возникающая на фоне рубцевания сердечной мышцы и ведущая к опасным нарушениям ритма, дилатации сердечных камер, пристеночному тромбозу и формированию кардиальной аневризмы. Функциональные и анатомические изменения наступают значительно быстрее на фоне следующих факторов риска:
Основным проявлением осложненного течения заболевания является застойная сердечная недостаточность, возникающая на фоне рубцевания сердечной мышцы и ведущая к опасным нарушениям ритма, дилатации сердечных камер, пристеночному тромбозу и формированию кардиальной аневризмы. Функциональные и анатомические изменения наступают значительно быстрее на фоне следующих факторов риска:
- артериальная гипертензия;
- курение;
- злоупотребление спиртными напитками;
- переедание, избыток соли в пище и нарушение питьевого режима;
- сахарный диабет;
- ожирение;
- низкая физическая активность.
В постинфарктном периоде надо строго следовать рекомендациям врача-кардиолога, стараясь максимально снизить риск опасных для жизни осложнений.
Симптомы патологии
Склероз всегда приводит к нарушениям насосной функции сердца, которая характеризуется разнообразными проявлениями. Худшим вариантом будут признаки застойной кардиальной недостаточности:
- одышка при движении, в покое и ночью;
- невозможность дышать в лежачем положении (ортопноэ);
- сухой приступообразный кашель на фоне любой физической нагрузки;
- выраженная слабость и утомляемость;
- проблемы с мочеиспусканием (снижение количества мочи и увеличение позывов ночью);
- разнообразные болевые ощущения в животе;
- сонливость или бессонница.
При осмотре и обследовании врач обратит внимание на:
- периферическую отечность тканей;
- увеличенную в размерах печень;
- учащенное дыхание и ускоренная пульсация артерий;
- скопление жидкости в животе (асцит) или груди (гидроторакс) при общем снижении веса человека;
- влажные хрипы в легких;
- выслушивание специфических аускультативных тонов сердца.
Обнаружение типичных проявлений далеко не всегда точно указывает на кардиосклеротическую сердечную недостаточность. Их надо подтвердить проведением кардиологических исследований. Большое значение для выбора тактики обследования и лечения имеют следующие стадии:
- Начальная (все признаки и проблемы возникают только при напряжении и физической нагрузке);
- Выраженная (состоит из 2 периодов – начало и конец стадии), при которой быстро прогрессируют вся симптоматика болезни;
- Конечная (множественные патологические изменения в большинстве органов и тканей организма человека).
Стадии отражают медленный и неумолимый процесс эволюции кардиосклеротических изменений, ведущих к необратимому нарушению работы сердечной мышцы.
Диагностика заболевания
При постановке предварительного диагноза, указывающего на опасные изменения в сердце, необходимо выполнить следующие исследования:
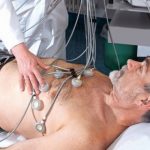
- электрокардиография;
- рентген груди;
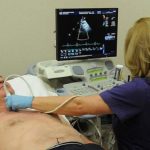
- эхокардиография;
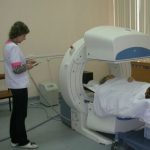
- Сцинтиграфия миокарда
ЭКГ
На ЭКГ не проявляются точные признаки заболевания. На кардиограмме могут быть указаны неспецифические диффузные изменения, очаговые нарушения и проблемный кардиальный ритм. Значительно важнее использование электрокардиографию на фоне лекарственного лечения, когда надо вовремя заметить ухудшение состояния сердечной мышцы.
ЭхоКГ
Эхокардиография покажет размер камер и функциональное состояние сердца, что станет лучшим видом доказательства предварительно поставленного диагноза. Рентгеновское исследование поможет оценить состояние легких, выявить жидкость в перикарде и в плевральной полости и заметить признаки сердечно-легочной гипертензии.
Сцинтиграфия миокарда
Одним из точных методов диагностики является сцинтифия миокарда, принципы которой основаны на применения радиоактивных изотопов. Она позволяет наиболее точно определить месторасположение пораженных и не поврежденных частей сердца. Радиофармацевстический раствор, который вводится пациенту во время процедуры попадает исключительно в здоровые клетки сердечной мышцы. Это позволяет выявить поврежденные зоны миокарда любого размера, даже совсем небольшие.
Данный метод диагностики также успешно используется про контроле за процессом эффективности лечения.
- Электрокардиография
- Эхокардиография или УЗИ сердца
- Процедура Сцинтиграфии миокарда
Лечение
Лечение только лекарственными средствами малоэффективно. Убрать склеротические изменения и фиброз ткани невозможно, поэтому основными целями терапии являются:
- снижение выраженности проявлений недостаточности кровообращения;
- улучшение качества жизни пациента;
- уменьшение количества повторных госпитализаций в кардиостационар;
- увеличение продолжительности жизни человека.
Обязательное условие успешной терапии – устранение факторов риска и поддержание артериального давления на нормальных показателях.
Для этого применяется симптоматическое медикаментозное лечение, которое подбирается индивидуально. Желательно создать максимум условий для дозированной физической нагрузки, строго контролируемой врачом.
Хирургические варианты терапии предусматривают проведение операций, обеспечивающих насосную функцию или поддерживающих оптимальный кардиальный ритм. В наиболее тяжелых случаях требуется трансплантация сердца.
Образ жизни и диета
Физические нагрузки
Для больных постинфарктным кардиосклерозом врачи советуют снизить физическую нагрузку. Это не означает, что необходимо вести сидячий образ жизни, однако спорт и тяжелая физическая работа противопоказаны. Оптимальным вариантом будет являться лечебная физкультура и легкие прогулки. Врач кардиолог поможет подобрать индивидуальный план физических нагрузок.
Обязательно нужно отказаться от вредных привычек и стараться меньше нервничать. В случае постоянного стресса необходимо обратиться к врачу для подбора успокоительного средства.
Питание
Необходимо придерживаться правил питания, показанным всем пациентам с заболеваниями сердечно-сосудистой системы. Рекомендуемые продукты:
- Чай с лимоном или шиповником;
- Яичные белки;
- Различные виды растительного масла
- Орехи и бобовые;
- Мясо и рыба (нежирные сорта)
- Кисломолочные продукты
- Молочные продукты с низкой жирностью
- Гречка и овсянка
- Фрукты, ягоды, овощи, зелень
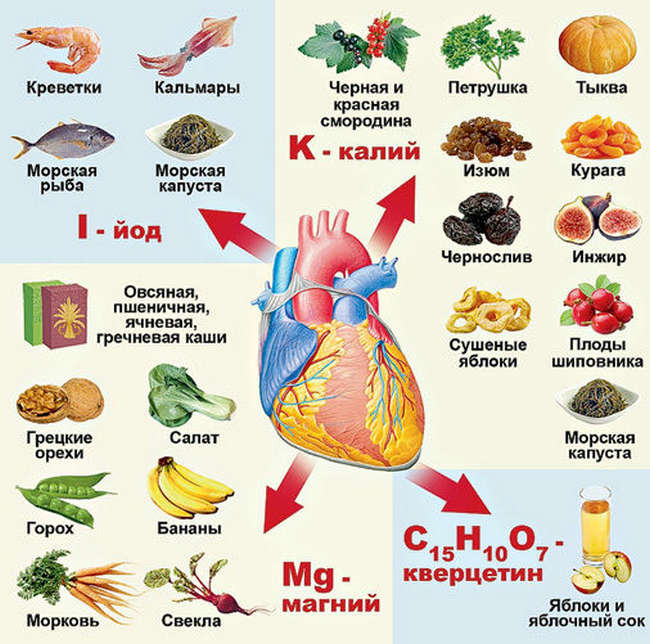
Продукты, необходимые для хорошей работы сердца
Запрещенные продукты:
- Жирное мясо и рыба, колбасные изделия, сало
- Яичные желки;
- Крепкий чай и кофе, алкогольные напитки
- Острые специи;
- Соления и копчености
- Жареное
- Овощи и фрукты с высоким содержанием щавелевой кислоты (щавель, смородина, редис и пр.)
Опасные осложнения и прогноз для жизни
Последствия проявляются следующими состояниями и заболеваниями:
- дилатационная кардиомиопатия;
- желудочковые аритмии;
- фибрилляция предсердий и желудочков;
- тромбоэмболия крупных сосудистых стволов и кардиальных камер;
- аневризма сердца;
- почечно-печеночная недостаточность.
Любое из этих осложнений может привести к внезапной смерти или быстрому ухудшению общего состояния больного человека.
Прогноз для здоровья и жизни после тяжелого инфаркта миокарда неблагоприятен: на фоне застойной сердечной недостаточности спасти человека без хирургического вмешательства невозможно.
При мелкоочаговом варианте острого приступа с минимальными повреждениями сердечной мышцы шансы на выживание и нормальную жизни значительно выше, особенно при строгом соблюдении лечебных рекомендаций врача.
Оформление инвалидности
В настоящее время не всем больным с послеинфарктным кардиосклерозом присваивают степень инвалидности. Это зависти от множества факторов, основными из которых являются вызванные болезнью нарушения функций организма:
- стенокардия напряжения;
- нарушения сердечного ритма (постоянные или временные);
- аневризма с тромбозом, диагностированная на Эхокардиограмме.
Таким образом получить инвалидность только на основании жалоб пациента или проявления симптомов невозможно, необходимо обязательно предоставлять диагностические данные.